HbA1cは正常ですという医師の言葉に、安堵と同時に小さな違和感を覚える人がいますが、その直感は体からの大切な合図です。
健康診断で正常と判定されると気持ちが緩みますが、その裏で食後高血糖や血糖値スパイクが進行している例もあります。
この記事では、HbA1cが正常でも糖尿病の可能性がある理由を解説します。
- 平均値を示すHbA1cでは、短時間の急激な血糖値上昇に気づけない
- 血糖値スパイクは、血管に深刻な害を与える
- 家族歴や生活習慣は、HbA1c以上に健康状態に関わる
- グリコアルブミン検査は、HbA1cだけでは見逃す血糖値の変動を捉える
- 経口ブドウ糖負荷試験は、異常の早期発見に役立つ
- HbA1cだけに頼らずに、専門医の視点を活用する
自覚症状と検査結果の矛盾に悩む人や、標準検査に違和感のある人はぜひ読んでみてください。
平均値を示すHbA1cでは短時間の急激な血糖値上昇に気づけない
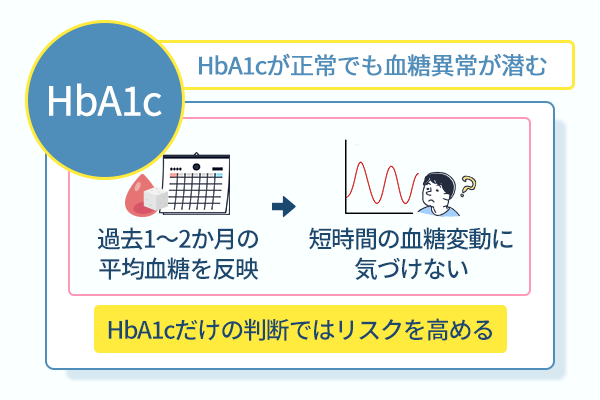
HbA1cが正常でも、血糖異常が潜んでいる可能性があります。
HbA1cとは過去1〜2か月の血糖値を平均化した数値のことで、日常的な血糖状態を大まかに把握できる指標です。
しかしその一方で、食後に起こる急激な血糖上昇や、短時間に繰り返される血糖の乱高下といった瞬間的な異常を捉えられません。
糖尿病は自覚症状が乏しいまま血管や臓器にダメージを蓄積させる病気であり、数値の一部だけを見て判断する姿勢は将来の合併症リスクを高めます。
この特性を理解せずにHbA1cの結果だけで満足する考え方は、糖尿病の芽を見逃す最大の落とし穴です。
参照元:ヘモグロビンA1c/HbA1c 健康日本21アクション支援システム – 厚生労働省
血糖値スパイクはHbA1cに反映されずに血管へ深刻な害を与える
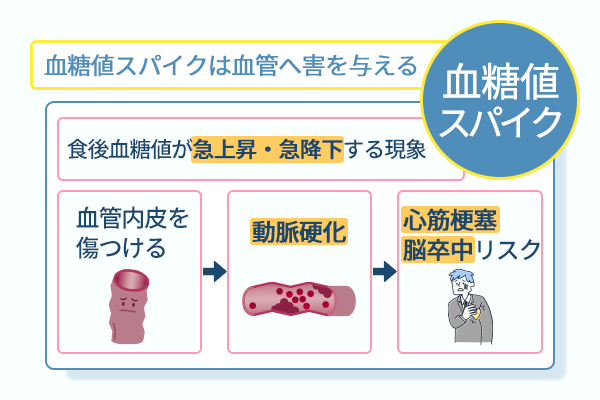
血糖値スパイクはHbA1cに反映されないにもかかわらず、体への害は深刻です。
平均値であるHbA1cは、1日の大半が正常であると安定して見えるため、瞬間的な高血糖は反映されない検査です。
しかし、この短時間の高血糖こそが血管内皮を傷つけ、将来的な心筋梗塞や脳卒中の土台を作ります。
血糖スパイクは自覚症状が乏しい点も厄介であり、静かに進行する体への害を過小評価してはなりません。
一般的な健康診断の項目で得られる結果は一場面の血糖状態である

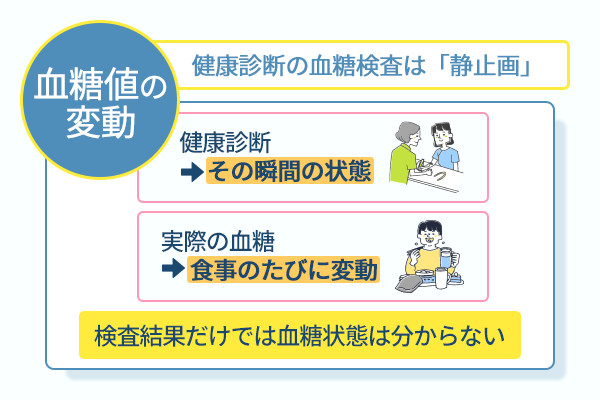
HbA1cや空腹時血糖値が正常範囲にあっても、血糖の状態は多面的に捉えましょう。
そのため、食事をした後に血糖値がどれくらい上昇し、どれくらいの時間で元に戻るのかといった変化までは分かりません。
実際の生活では、食事のたびに血糖値は変動しています。
HbA1cや空腹時血糖値の結果だけに満足せず、こうした動きのある血糖値の反応に目を向けると、より早い段階から体の変化に気づけます。
参照元:糖尿病の新しい診断基準とHbA1cの国際標準化への対応 – 厚生労働省
HbA1cだけで糖尿病を判断すると未来の健康を脅かす
HbA1cだけを見る姿勢は、時に将来の健康を脅かします。
平均気温が平年並みでも猛暑日が作物を枯らすように、短時間でも高血糖となると臓器へ確実に負荷を与えます。
さらに家族歴や食習慣、ストレスといった背景要因を総合的に評価しましょう。
HbA1cという単一指標に依存せず、体が発する小さなサインや背景要因を組み合わせて判断すると、隠れた糖代謝異常を察知できます。
必要に応じた追加の検査も、未来の健康を守る第一歩となります。
食後の猛烈な眠気は血糖値が乱高下している重要なサインである
強い眠気は、単なる疲労や睡眠不足だけが原因とは限りません。
特に昼食後に我慢できないほどの眠気や集中力の著しい低下は、血糖値が食後に急上昇した後に急激に下がっている可能性のある症状です。
このような血糖値の乱高下は自覚がなくても、体内には少しずつ負担が積み重なっていきます。
こうした変化は血液検査の数値に必ずしも反映されるとは限らず、異常が見逃される場合があります。
しかし、強い眠気は体が発している重要な警告サインです。
違和感を軽視して無視し続けると、知らないうちに代謝の乱れが慢性化し、将来的に生活習慣病などの健康リスクにつながる恐れがあります。
参照元:糖尿病の治療を放置した働き盛りの今 – 日本糖尿病協会,厚生労働省
Diabetes Symptoms & Early Warning Signs – ADA
家族歴や生活習慣はHbA1c以上に健康状態に関わる
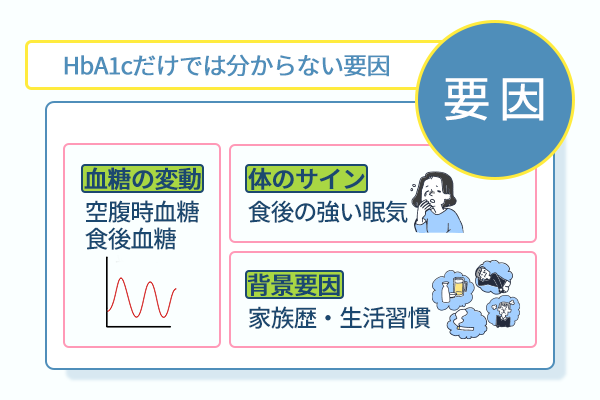
遺伝と生活習慣は、現在のHbA1cの数値以上に将来の健康状態を左右します。
家族に糖尿病の既往がある場合は、体質的に血糖調節が乱れる傾向があり、糖尿病を発症する可能性は高いです。
さらに、現在は痩せていても過去に肥満であった人は、代謝機能に影響が残っている可能性があります。
現在のHbA1cが正常範囲内であっても内臓脂肪が蓄積しているために、インスリンの働きが低下している場合があり、血糖値を安定して保つ力は弱いです。
その結果、数値に異常が現れる前から体内に負担がかかり、将来的な発症確率が静かに高まります。
参照元:糖尿病 – 厚生労働省
Global report on diabetes – WHO
グリコアルブミン検査はHbA1cだけでは見逃す血糖値の変動を捉える

HbA1cだけでは見逃してしまう血糖の変動を補うための、有効な検査があります。
それはグリコアルブミン検査といい、過去およそ2週間の血糖状態を反映する指標です。
この検査は、アルブミンというたんぱく質の性質を利用しています。
アルブミンは寿命が短く、およそ2〜3週間で新しいものに入れ替わるたんぱく質です。
そのため、今血液中にあるグリコアルブミンは、最近2〜3週間の血糖状態を反映しています。
この仕組みによって、短期間の血糖変動や食後の急な血糖上昇など、HbA1cでは捉えられない変化をしっかり評価できる点が特徴です。
HbA1cの値が正常範囲であっても、グリコアルブミン検査で異常が見つかる可能性があり、隠れた糖尿病や血糖調整の不安定さを早期に発見するのに役立ちます。

グリコアルブミン検査によって2週間単位の血糖値の変動を可視化できる
グリコアルブミン検査によって、日々の努力による血糖値の変化が早く分かります。
生活習慣の改善や治療は、効果が見えないと継続が難しいです。
それに対して、2週間単位で効果が見えると、今のやり方で合っているのかを早い段階で判断できます。
更に努力の結果が数字として示されると、行動と結果の結びつきが明確になり、次の行動にも繋げられます。
期待した変化が見られない場合でも、対策を見直すきっかけになるでしょう。
こうした早期かつ具体的なフィードバックは、継続的な行動変容を支える重要な要素であり、治療や予防を前向きに続けるための土台となります。
参照元:標準的な健診・保健指導プログラム(令和6年度版) – 厚生労働省
HbA1cの結果を慎重に捉える姿勢は未来の健康を守る

異常なしという結果をそのまま信じない考えは、将来の健康を守るために重要です。
HbA1cは平均値であり、検診結果では正常範囲でも食後高血糖や日内変動、体質による影響は反映されていない場合があります。
そのため、数値が良好でも水面下で異常が進んでいる可能性があります。
早めの行動は、生活習慣の見直しや適切な管理につながり、将来起こり得る重い健康被害を防ぎます。
異常なしを疑う視点こそが、未来への最大の予防策です。
経口ブドウ糖負荷試験は異常の早期発見に役立つ検査である
経口ブドウ糖負荷試験は、最も確実に異常を明らかにします。
空腹時だけでなく、糖を体内に取り込んだ後の反応を見るため、インスリン分泌や血糖調節の力がどの程度保たれているかが明確になります。
通常の血液検査やHbA1cとは異なり、血糖スパイクを見つけられます。
そうした隠れた耐糖能異常を高精度で捉えられ、将来の糖尿病リスクを早期に把握できる点が特徴です。
経口ブドウ糖負荷試験は、食事や運動といった生活習慣の見直しを早い段階から具体的に行うための、信頼できる判断材料となります。
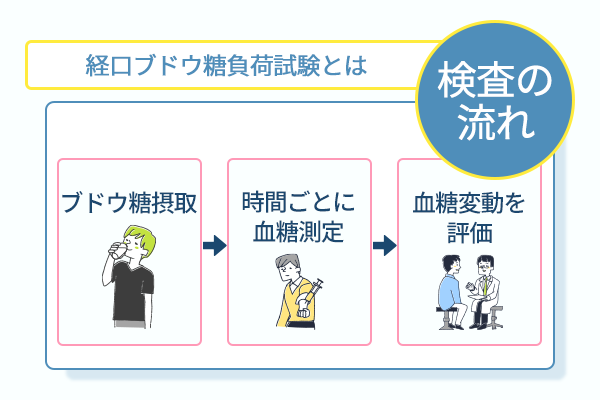
参照元:食後高血糖- 厚生労働省
HbA1cだけに頼らずに専門医の視点を活用する
1つの検査結果に頼らないためには、糖尿病専門医を受診して、その専門的視点を活用しましょう。
専門家の判断は、血糖値やHbA1cといった検査結果だけにとどまらず、生活習慣や既往歴などの背景を含めて総合的に行われます。
こうした多面的な評価によって、数値の裏に隠れた発症リスクや個人特有の課題が明らかになります。
数値に一喜一憂する状態から抜け出し、納得感のある糖尿病管理を進めるために、専門医の知見と対話は欠かせない存在です。
専門医と相談して画一的な治療ではなく、1人ひとりに適した現実的な管理計画を立ててください。
HbA1cが正常でも断片的な判断であり糖尿病の可能性はある
HbA1cは過去一定期間の血糖値の状態を示す便利な指標であるものの、断片的に体の状態を切り取った数値にすぎません。
数値が正常範囲に収まっているからといって、そこで思考を止めてしまうと、糖尿病やその合併症の発症リスクにつながります。
日々の体調の変化に加えて、家族歴や生活習慣といった要素を含めて、総合的に自分の健康を見つめる姿勢が重要です。
さらにグリコアルブミン検査や経口ブドウ糖負荷試験といった追加の検査も活用して、専門医とも相談をしてください。
公的機関や専門分野でも示されているように、糖尿病は早期に気づいて行動を起こせるかどうかが、その後の人生の健康を左右します。
参照元:
Use of glycated haemoglobin (HbA1c) in diagnosis of diabetes mellitus – WHO










