糖尿病治療中の体重増加の背景には、インスリン抵抗性や内臓脂肪の蓄積、薬剤の作用など複数の要因が絡み合っています。
この記事では、2型糖尿病と体重増加が互いに病態を悪化させるメカニズムを解説し、血糖調整と体重管理を両立させるための具体的な方法をまとめています。
- 2型糖尿病と体重増加は、互いに病態を悪化させて悪循環が生じる
- 肥満の程度は、BMIとウエスト周囲長から把握できる
- 体重の目標は、HbA1c7.0%未満の血糖管理と連動させて考える
- 糖尿病治療薬も、種類によっては体重を増加させる場合がある
- レジスタンス運動は、筋肉を守りながら脂肪だけを減らす
- 摂取エネルギーは減らすのではなく、適正化する
- 体重管理が難しいと感じたら、主治医や管理栄養士に相談する
食事を控えているのに体重が減らない、治療を始めてから反対に増えてしまった、という経験は多くの人が抱える悩みです。
そのメカニズムから具体的な対策までを、順を追って解説します。
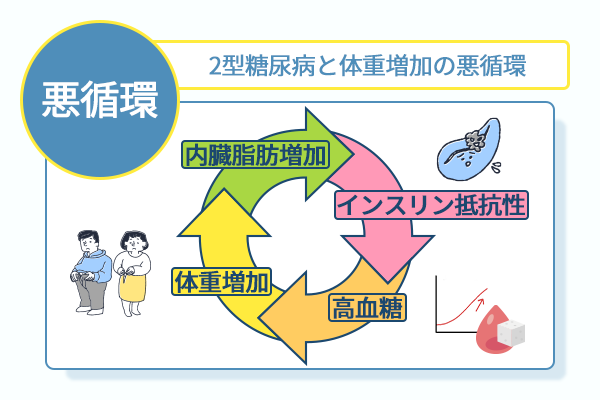
2型糖尿病と体重増加では互いに病態を悪化させる悪循環を生じる
2型糖尿病と体重増加は、単に並行して起きるのではなく、互いを悪化させる循環構造を持っている問題です。
2型糖尿病によりインスリンの作用が低下すると、体は血糖をエネルギーとして十分に利用できず、高血糖となります。
高血糖が続くと、食欲や体重に変動が生じる場合があります。
体重が増えると、内臓脂肪といった脂肪組織がインスリンの信号を妨げる物質が分泌されてインスリン抵抗性がさらに高まるため、悪循環です。
しかし、血糖値が下がる過程で、これまで尿に流れ出ていたエネルギーが体内に取り込まれるようになった結果である場合もあります。
治療を開始した後に体重が増えたとしても、それは必ずしも治療の失敗ではありません。
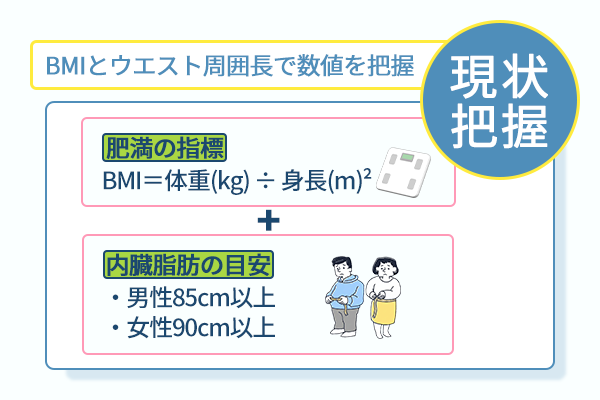
BMIとウエスト周囲長で内臓脂肪のリスクを数値で把握する

自分の肥満度を客観的に把握する作業が、対策の出発点です。
BMIは体重(kg)÷ 身長(m)²で算出でき、肥満の指標となります。
日本糖尿病学会ガイドライン2024では、BMI25以上は肥満に関連する健康障害を伴う状態とされており、肥満症という疾患です。
さらにBMI35以上は高度肥満症として、より積極的な介入が求められます。
| BMI | 分類 |
|---|---|
| 18.5未満 | 低体重 |
| 18.5〜24.9 | 普通体重 |
| 25.0〜34.9 | 肥満 |
| 35.0以上 | 高度肥満 |
ただし、BMIだけでは内臓脂肪の蓄積具合を正確に反映できません。
同ガイドラインでは、ウエスト周囲長が男性85cm以上、女性90cm以上の場合に内臓脂肪面積100cm²以上に相当すると示されています。
BMIが25未満であっても、ウエスト周囲長が基準値を上回る状態では内臓脂肪型肥満として動脈硬化リスクが高まるため、両方の指標を組み合わせた評価が重要です。
体重計の数字が変化しない時期でも、ウエスト周囲長が縮小している時は内臓脂肪が減少しています。
毎日の計測を続けると、体の変化を早期に把握できます。
参照元:日本糖尿病学会「糖尿病診療ガイドライン2024」第13章 肥満を伴う糖尿病 https://www.jds.or.jp/uploads/files/publications/gl2024/13_1.pdf
HbA1c7.0%未満の目標と連動した体重管理を進める
血糖管理と体重管理は、別々に考えるのではなくて一体の取り組みが必要です。
日本糖尿病学会では、合併症予防のための血糖コントロール目標としてHbA1c7.0%未満が示されています。
高齢者や低血糖リスクの高い人では個別に調整しますが、このHbA1c目標の達成に体重管理が密接に影響します。
肥満症では現体重の3%の減量を、高度肥満症では現体重の5〜10%の減量が推奨される目標範囲です。
標準体重はBMI22×身長(m)²で算出しますが、目標体重は総脂肪が最も低いBMIが年齢によって異なります。
65歳未満ではBMI22、65〜74歳および75歳以上ではBMI22〜25を目安とし、フレイルや合併症の状態に応じて主治医と個別に調整します。

参照元:日本糖尿病学会「糖尿病診療ガイドライン2024」第2章 糖尿病治療の目標と指針 https://www.jds.or.jp/uploads/files/publications/gl2024/02.pdf
薬の種類によっては脂肪合成を促進して体重を増加させる
糖尿病の薬は、すべて同じ体重への影響をもたらすわけではありません。
食事や運動療法が不十分な状態で、インスリンやSU薬、グリニド薬を使用すると体重がさらに増加する傾向があります。
チアゾリジン薬も、食事療法が守れない場合に体重増加が起こる薬剤です。
これらの薬は血糖を下げる過程で体内へのエネルギー取り込みを増やしたり、脂肪合成を促進したりする作用があります。
治療開始後に体重が増えた場合は、薬剤の特性として起きている可能性がある点の理解が重要です。
他に、SGLT2阻害薬には、体重減少効果があると報告されています。
GLP-1受容体作動薬は食欲抑制効果により体重が減少する場合があり、DPP-4阻害薬は体重への影響が少ないとされています。
主治医への相談により、体重への影響が少ない薬剤への変更や食事内容の微調整を検討できます。
治療への意欲が下がる前に、早めに現状を主治医に伝えてください。
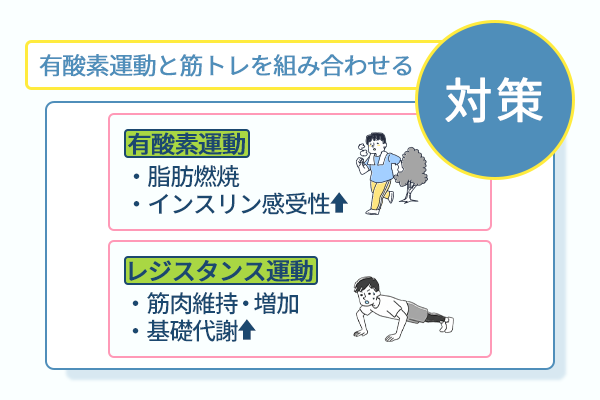
筋肉を守りながら脂肪だけを減らすレジスタンス運動を取り入れる
急激な体重減少は筋肉量を減らし、基礎代謝を低下させる危険があります。
体重が落ちたのに、かえって太る体質へ変化するという逆効果を招くため、減量の速度と方法の両方に配慮が必要です。
有酸素運動は脂肪燃焼とインスリン感受性の改善に、レジスタンス運動は筋肉量の維持増加と基礎代謝の底上げにそれぞれ効果を発揮します。
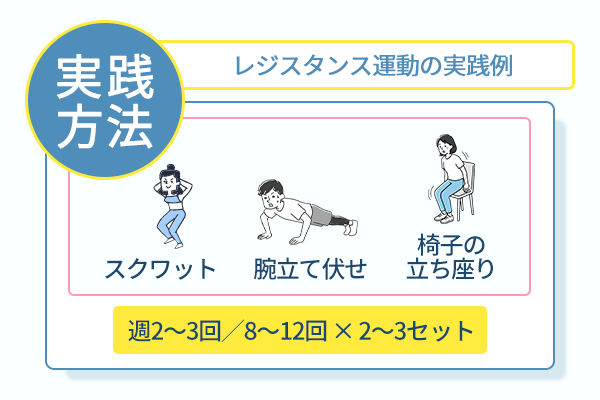
特別な器具がなくてもレジスタンス運動は実践できる
ここで、レジスタンス運動の実践例を紹介します。
特別な器具がなくても、スクワットや腕立て伏せ、椅子を使った立ち座りなどで実践できるのが特徴です。
週2〜3回、8〜12回×2〜3セット程度から始めて、徐々に負荷を高めると継続につながります。
インスリン投与直後など血糖が急変するタイミングは避け、運動前後の血糖測定を習慣にするとより安全です。
筋肉量が増えると、安静時にも消費するエネルギー量が増えます。
摂取エネルギーを適正化してインスリンの効きを取り戻す

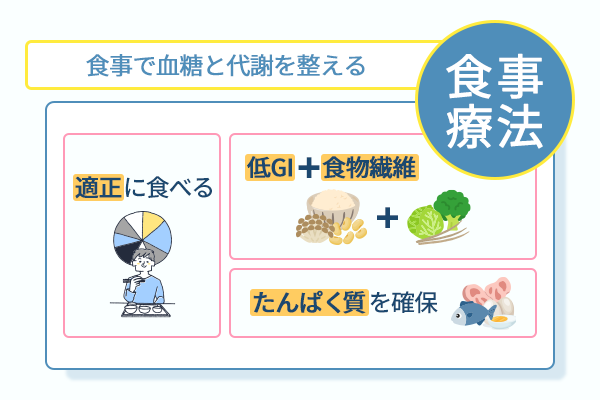
食事療法の基本は、エネルギーを無理に削る方向ではなく、適正な量を食べる方向で整える考え方です。
糖尿病情報センターでは、1日の適正エネルギー量を目標体重(kg)×身体活動量(kcal/kg)で算出する方法が示されています。
| 活動レベル | 身体活動量の目安 |
|---|---|
| 軽い労作 (デスクワーク中心) | 25〜30kcal/kg目標体重 |
| 普通の労作 (通勤・家事・軽い運動) | 30〜35kcal/kg目標体重 |
| 重い労作 (力仕事・活発な運動習慣) | 35kcal/kg目標体重以上 |
食事療法で活躍するのが、低GI食品と食物繊維です。
GIが低い食品は、血糖値の上昇が緩やかなため、インスリンへの負担を軽減します。
野菜や豆類など食物繊維を豊富に含む食品も、食後の血糖急上昇を抑え、脂肪の蓄積を抑えた代謝環境を整えられます。
継続のためには、白米を雑穀米に替える、食事の最初に野菜や海藻を食べるといった特別な食材を使わない方法を取り入れましょう。
参照元:糖尿病情報センター「糖尿病の食事のはなし(基本編)」 https://dmic.jihs.go.jp/general/about-dm/040/020/02-1.html
たんぱく質を十分に確保して代謝を損なわずに脂肪燃焼を促進させる
体重を落とす過程で見落とされがちなのが、たんぱく質の確保です。
日本糖尿病学会では、たんぱく質を目標体重1kgあたり1.0〜1.2g/日の確保が推奨されています。
例えば目標体重55kgの人は、1日55〜66g程度のたんぱく質が目安です。
| 食品 | たんぱく質量(目安) |
|---|---|
| 鶏むね肉100g | 約22g |
| 卵1個 | 約6g |
| 豆腐(絹ごし)150g | 約8g |
| さば1切れ(80g) | 約16g |
たんぱく質は筋肉の材料であるため、不足すると筋肉量が低下し、基礎代謝が下がります。
脂肪だけを落とすには、カロリーを削りつつも、たんぱく質はしっかり摂るというバランスが重要です。
体重管理が難しいと感じたら主治医や管理栄養士への相談を優先する
体重が継続して増え続ける場合、あるいは意図しない急激な体重減少が起きた場合は、病状の変化や治療内容との不適合が考えられます。
主治医への相談が推奨される具体的なサインは、下記のような状態です。
- 食事や運動に取り組んでいるにもかかわらず、体重が増え続けている
- 急に体重が落ち始め、糖尿病ケトアシドーシスや甲状腺疾患などの可能性がある
- HbA1cは改善しているが、体重だけが増加している
- 服用中の薬を変更してから、体重が顕著に変化した
管理栄養士による個別カウンセリングでは、自分の生活スタイルや好みに合わせたエネルギー設定や食材選びができます。
自己流の食事制限は栄養バランスを崩す原因となり、かえって血糖コントロールへの悪影響が生じる場合もあります。
専門家との連携によって継続できる体重管理が、健康維持の基盤となります。
参照元:厚生労働省 e-ヘルスネット「糖尿病」 https://www.e-healthnet.mhlw.go.jp/information/diabetes/d-01-001.html










