健康診断で糖尿病の判断基準となる血糖値やヘモグロビンA1cが高いと指摘され、不安に感じていませんか。
さらに、血糖値以外に目の霞みなどの不調も感じている人は、糖尿病の3大合併症の1つである糖尿病性網膜症の可能性があります。
高血糖の状態が続くと、目の血管が傷つき糖尿病性網膜症を発症し、重症化すると失明するリスクもあります。
今回は、糖尿病性網膜症についての症状や治療法、対策についてまとめました。
- 糖尿病とは
- 糖尿病の診断基準
- 糖尿病の合併症
- 糖尿病の種類
- 糖尿病によって目が霞む原因
- 霞み目の種類
- 糖尿病性網膜症の進行度合い
- 糖尿病性網膜症の治療方法
- 糖尿病性網膜症の予防方法
この記事を読み、糖尿病と糖尿病性網膜症の関係を学び、目の不調の改善を目指していきましょう。
糖尿病はインスリンの効果が低下し血糖値が継続的に高くなる病気

糖尿病とは、インスリンの効果が弱まり高血糖状態が持続する病気のことです。
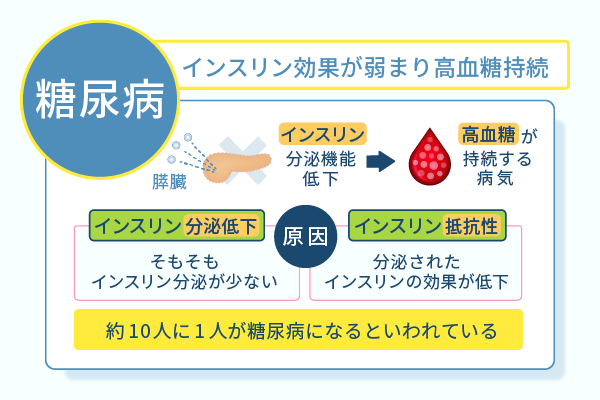
インスリン効果の低下には2種類あり、その1つがインスリン分泌低下です。
インスリン分泌低下は、ホルモンを生成する膵臓の機能低下が原因となります。
そしてもう1つがインスリン抵抗性です。
インスリン抵抗性は、膵臓から十分なインスリンが生成されているものの、生活習慣の悪化によってインスリンの効果が低下する状態をいいます。
日本人の10人に1人が糖尿病になり重篤な合併症の危険がある
糖尿病患者は、近年世界的に増加し続けています。
日本でも、糖尿病が強く疑われる人は以下の表のように年々増加しており、およそ10人に1人が糖尿病になるといわれています。
| 年度 | 糖尿病が強く疑われる人の数 |
|---|---|
| 平成9年 | 690万人 |
| 平成14年 | 740万人 |
| 平成19年 | 890万人 |
| 平成24年 | 950万人 |
| 平成28年 | 1000万人 |
厚生労働省によると、令和4年度の糖尿病を原因とした死亡者は死因別死亡者総数約157万人中1万5917人と報告がありました。
参照元:令和4年 人口動態統計
日本糖尿病学会の調査による糖尿病患者の平均死亡時年齢は、男性が74.4歳、女性が77.4歳と日本人の平均寿命と比べて短いです。
加えて、糖尿病の医療費は1兆1997億円にのぼり、社会的な問題にもなっています。
糖尿病の典型症状である喉の渇きや多飲多尿、倦怠感などの症状から始まります。
高血糖状態が持続すると、血管に傷がつき、合併症に繋がります。
糖尿病の代表的な合併症を、以下にまとめました。
- 糖尿病性網膜症
- 糖尿病性腎症
- 糖尿病性神経障害
- 脳血管疾患
- 心疾患
- 感染症
これらの合併症が進行すると、失明や切断などの身体に重篤な影響を与える可能性があるため、日々の生活習慣の改善が必要です。
糖尿病は血糖値とヘモグロビンA1cを測定して総合的に診断する
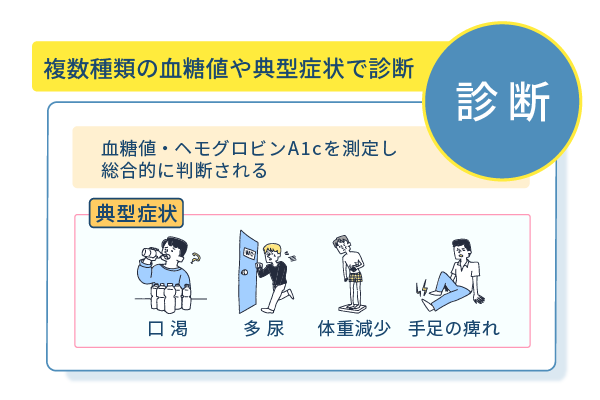
糖尿病の診断は、血糖値とヘモグロビンA1cの値を用います。
それぞれの基準値については、以下の表で確認してください。
| 正常値 | 正常高値 | 境界型 | 糖尿病型 | |
|---|---|---|---|---|
| 空腹時血糖値 | ~99 | ~109 | ~125 | 126~ |
| HbA1c | ~5.5 | ~5.9 | ~6.4 | 6.5~ |
| 食後血糖値 | 〜139 | ー | 〜199 | 200〜 |
血糖値だけでは糖尿病と診断できず、ヘモグロビンA1cの値と併せて総合的に診断されます。
基準値とは別に、糖尿病の典型症状がある場合にも糖尿病と診断される可能性があります。
糖尿病の典型的な症状は、以下のとおりです。
- 口渇
- 多飲
- 多尿
- 体重減少
- 倦怠感
- 手足の痺れ
健康診断の結果と上記の表を見比べて、自分の血糖コントロールがどのような状態かを確認しましょう。

糖尿病の初期症状についてさらに詳しく知りたい方はこちらの記事も参考にしてください。
⇒糖尿病の初期症状を見逃さない
糖尿病は大きく2種類に分けられる
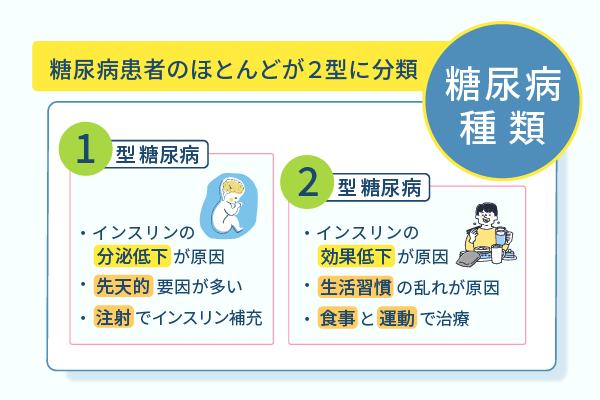

糖尿病は、1型と2型の2つに分類されます。
1型糖尿病は、インスリン分泌低下を原因としており、先天的に罹患している場合が多い病気です。
インスリン分泌が低下するため、注射を使用してインスリンを補充する必要があります。
2型糖尿病は、運動不足や過食などの生活習慣の乱れによるインスリン効果の低下を原因とする病気です。
2型糖尿病の治療法は、食事療法と運動療法が推奨されており、生活習慣の改善を目的としています。
1型と2型は、それぞれ原因と治療法が異なるため、どちらの糖尿病かを見極めなければいけません。
糖尿病によって目が霞む原因は2種類に分かれていて継続している場合は危険である


糖尿病によって目が霞む原因は、一時的なものと慢性的なものの2つに分類されます。
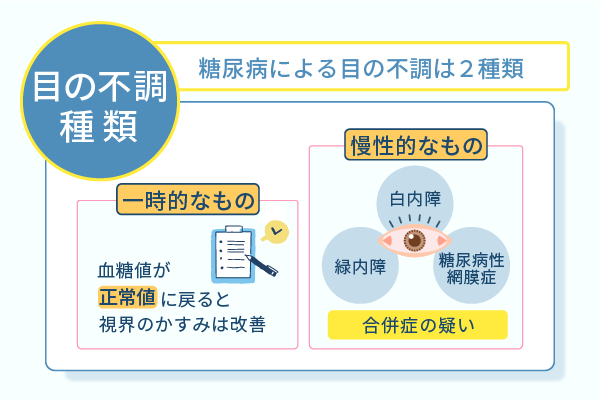

1つ目の一時的な目の霞みは、血糖値の急激な変動により眼球内の水晶体が一時的に腫れると発生します。
この場合、血糖値が正常値に戻ると、視界のかすみは改善するのが特徴です。
この現象は、糖尿病の初期段階や血糖コントロールが不安定な時期に見られる可能性があります。
慢性的に視界がかすむ場合は以下の状態が考えられます。
- 白内障
- 緑内障
- 糖尿病性網膜症
上記の病気と糖尿病との関係について、以下にまとめます。
糖尿病によって目の病気は進行してしまう

糖尿病と白内障の関連は、大きく2つあります。
1つ目が、高血糖による水晶体の変化です。
糖尿病においては、血液中の糖分濃度が高まると、水晶体に糖が蓄積します。
水晶体の細胞は、糖尿病による血糖値の変動に敏感です。
血糖値が高いと水晶体内の水分が増え、水晶体が膨張し、水晶体の構造が変化します。
結果として、透明度が失われ、白内障が進行します。
2つ目が、酸化ストレスの増加です。
糖尿病患者では体内の酸化ストレスが増加し、水晶体のたんぱく質にダメージを与え、それが透明性の低下に繋がります。
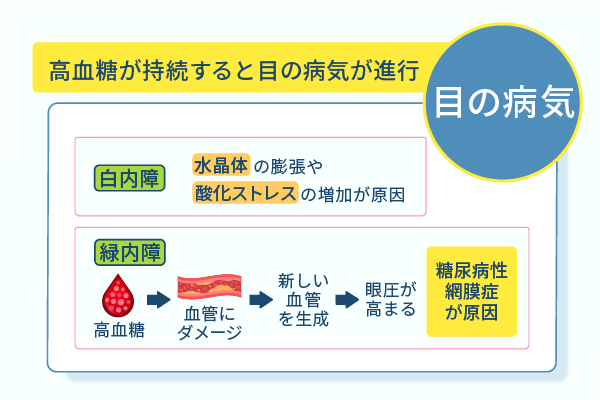
続いて、糖尿病と緑内障は、高血糖の持続が関係しています。
高血糖の持続で、緑内障のリスクを高める原因は、新生血管です。
血管のダメージにより目の中に新しい血管が生まれて眼圧が高まり、緑内障のリスクが上がります。
この緑内障は、通常の緑内障とは違い、糖尿病性網膜症が原因で引き起こされます。
糖尿病性網膜症とは、糖尿病の三大合併症の一つで網膜がダメージを受けて、視力が低下していく病気のことです。
霞み目の見え方は人それぞれ違いがあり日常生活に支障を来たす


視界の全体あるいは一部が霞んだり、ぼやける症状を霞み目といい、一人ひとり見え方が異なります。
見え方の特徴は、以下のとおりです。
- ピントが合わない
- 白くかすんで見える
- 薄い膜がかかって見える
- はっきり見えない
- 前から歩いて来た人の顔がわからない
- 新聞やテレビのテロップが読めない
実際の見え方の変化により、日常生活に支障が出る人が多いです。
糖尿病性網膜症は進行度合いに伴って3段階に分類される
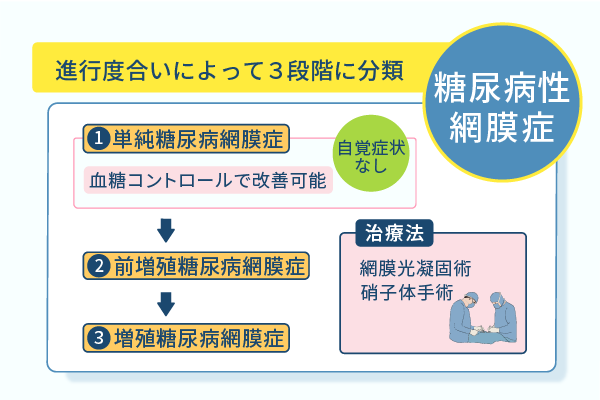

糖尿病性網膜症は、進行度合いによって3段階に分類され、初期の段階が単純糖尿病網膜症です。
細い血管の壁が盛り上がってできる血管瘤や、小さな出血が最初に出現します。
たんぱく質や脂肪が血管から漏れ出て、網膜にシミを形成します。
これらは血糖値のコントロールが良くなれば改善し、自覚症状もほとんどありません。
単純糖尿病網膜症より、一歩進行した状態が前増殖糖尿病網膜症です。
細い網膜血管が広い範囲で閉塞すると、網膜に十分な酸素が供給されず、足りなくなった酸素を供給するために新しい血管を作り出す準備を始めます。
前増殖糖尿病網膜症の治療では、多くの場合、網膜光凝固術が選択されます。
前増殖糖尿病網膜症よりも進行した状態で、重症な段階が増殖糖尿病網膜症です。
新生血管が網膜や硝子体に向かって伸びていき、新生血管の壁が破れると、硝子体の出血が起こります。
硝子体は、眼球の中の大部分を占める透明な組織です。
ここに出血が起こると、視野に黒い影やゴミの様なものが見える飛蚊症と呼ばれる症状を自覚したり、出血量が多いと急な視力低下を自覚したりします。
また、増殖組織といわれる線維性の膜が出現し、これが網膜を引っ張って網膜剥離を起こします。
この時期になると血糖の状態にかかわらず、網膜症は進行します。
糖尿病網膜症は、初期の段階であれば血糖コントロールのみで改善が見込めます。
目のかすみなどの自覚症状が出るのは、糖尿病性網膜症がある程度進行してしまってからです。
前述した糖尿病の初期症状が出現していないかを確認しておくと、早期発見につながります。
糖尿病性網膜症は2種類の治療法がある
糖尿病性網膜症の治療法は、網膜光凝固術と硝子体手術です。
網膜光凝固術はレーザーを使用し、通常は通院で行います。
主に網膜の酸素不足を解消し、新生血管の発生予防や、すでに出現している新生血管を減らす目的があります。
光凝固術は正常な網膜の一部を犠牲にしますが、全ての網膜が損傷するのを防ぐ手術です。
網膜症の進行具合によって、レーザーの照射数や照射範囲が異なります。
網膜光凝固術は早い時期に有効で、将来の失明予防のための治療です。
硝子体手術は、レーザー治療で網膜症の進行を予防できなかった場合や、すでに網膜症が進行して網膜剥離や硝子体出血が起こった場合に行われます。
眼球に3つの細い穴をあけ、手術器具を挿入し目の中の出血や増殖組織を取り除き、剥離した網膜を元に戻すものです。
顕微鏡下での細かい操作を要し、眼科領域では高度な手術となります。
目の不調には早期の生活習慣の改善や眼科受診が症状の予防に繋がる


以下のような目の霞みが慢性的に続いている場合、血糖コントロール不良による糖尿病の悪化が原因の可能性があります。
- 持続的に視界が霞む
- 暗点や視野欠損がある
- 急激な視力低下
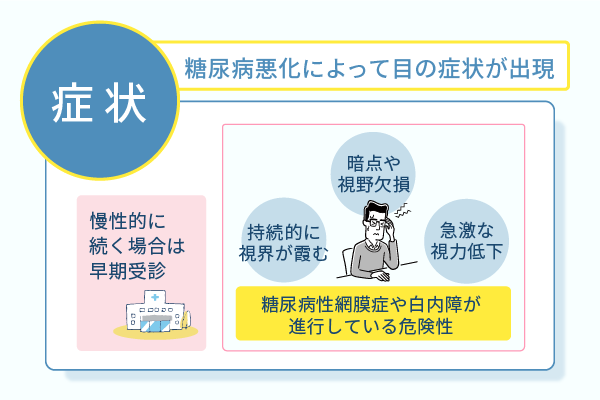

持続的に視界が霞む場合は、糖尿病性網膜症や白内障が進行している可能性があります。
さらに、糖尿病性網膜症の進行により、視界に黒い点が見える場合や、視野の一部が欠損して見える場合があります。
重度の糖尿病性網膜症の場合、短期間で急激な視力低下を生じる可能性もあるため、以上のような症状が出ている人は早めに受診しましょう。
目の不調を感じたら、早期の対策が失明などの重篤な症状の予防に繋がります。

糖尿病による目の霞みの予防法を、以下にまとめました。
- 血糖コントロール
- 生活習慣の改善
- 定期的な眼科受診
血糖値のコントロールには、食事療法と運動療法の組み合わせによる生活習慣の改善が推奨されています。
推奨される食事療法、運動療法とそれらに関する研究結果については、以下の表を参考にしてください。
| 食事療法 | 研究結果 |
|---|---|
| エネルギー摂取量の制限 | 過体重の糖尿病患者がエネルギー摂取量の制限により、体重の10%以上の減量によってヘモグロビンA1cが低下した |
| 炭水化物制限 | 6ヶ月間の低炭水化物食摂取により、ヘモグロビンA1cと中性脂肪が低下した |
| 低GI食の摂取 | 摂取後の血糖値の上昇が緩やかである低GI食を摂取すると、低脂肪食を摂取した時と比較してヘモグロビンA1cが低下した |
| 水溶性食物繊維の摂取 | 3週間から12週間水溶性食物繊維の摂取量を増やすと、ヘモグロビンA1cと空腹時血糖値が低下した |
参照元:糖尿病ガイドライン 食事療法
| 運動療法 | 研究結果 |
|---|---|
| 有酸素運動 | 最大酸素摂取量の75%の強度の持続的な有酸素運動を行うと、ヘモグロビンA1cが改善できる |
| レジスタンストレーニング | 週に2から3日、連続しない日程で、主要な筋肉を含んだ5種類以上のレジスタンストレーニングを行い、徐々に強度やセット数を増加させると、インスリン抵抗性を改善し、血糖コントロールを改善する |
参照元:糖尿病ガイドライン 運動療法
自分に合った食生活の改善や運動習慣の獲得を目指し、それぞれの継続が血糖コントロールの改善に有効です。
食事療法と運動療法で血糖コントロールの改善が図れない場合は、薬物療法を行う場合もあります。
糖尿病の治療を受けている人は、糖尿病性網膜症の早期発見と治療のため、定期的な眼科受診が推奨されています。
糖尿病性網膜症の一般的な検査項目は、以下のとおりです。
- 視力
- 眼圧
- 細隙灯眼底検査
- 眼底検査
症状が落ち着いている場合でも、小さな変化への気づきが早期治療に繋がるため、定期的に検査を受けましょう。
糖尿病による目の変化に気をつけて予防と対策を行いましょう
糖尿病はインスリンの効果が弱まり高血糖状態が持続する病気で、日本人の10人に1人が罹患する可能性があります。
糖尿病は、血糖値とヘモグロビンA1cによって総合的に診断され、1型と2型に分類されます。
糖尿病の3大合併症の一つである糖尿病性網膜症は、目の霞みなどの不調を引き起こし、重症化すれば失明に繋がる可能性もあるため、症状の変化に警戒が必要です。
目の不調は、日常生活に様々な支障を来たします。
目の霞みの対策は、生活習慣の改善による血糖コントロールの改善と定期的な眼科受診です。
生活習慣の改善方法は、食事療法と運動療法の2つがあります。
自分に合った方法を選択し、継続して血糖コントロールの改善に繋げていきましょう。



近年、ポリフェノールが糖尿病や血糖値へ作用することがわかっています。こちらの記事にまとめていますので、ぜひ参考にしてください。
⇒ポリフェノールは血糖値の改善に効果的