健康診断の結果で血糖値の項目が要精密検査になると、「糖尿病ではないか」と心配になる方も多いでしょう。
糖尿病が疑わしい場合には、医療機関で検査する必要があります。
どのような検査を行うのか、心配な人もいるのではないでしょうか。
糖尿病と診断される人には、診断されるまでなんの症状も無かったという人も少なくないので、いきなり検査が必要と言われて驚く人が多いのです。
今回は糖尿病を診断していく過程で必要な検査と、どのような検査が行われるかについて詳しく解説していきます。
- 糖尿病で必要な検査
- 糖尿病の合併症を調べるための検査
- 糖尿病に関連した検査
糖尿病を調べる検査でもっとも重要なのは血液検査
糖尿病かどうかを診断する検査でもっとも重要なのが、血液検査です。
血液を採取して調べる項目を、以下にまとめました。
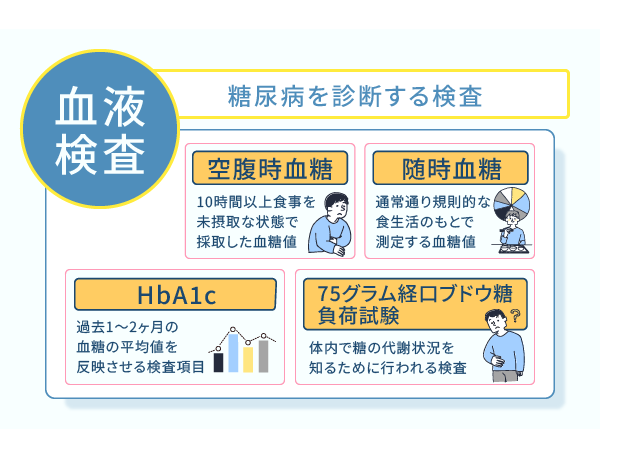
- 空腹時血糖
- 随時血糖
- HbA1c
- 75グラム経口ブドウ糖負荷試験
上記の項目は、糖尿病を診断する過程で必要な検査です。
では上記4つの検査方法や、検査前に気をつけた方が良い点を解説します。
空腹時血糖

健康診断や人間ドックでも検査項目に含まれていますが、「空腹時血糖」と示されていたり「FPG」と略されている場合もあります。
空腹時血糖は文字通り、空腹時の血糖です。
基本的に食事摂取後の血糖よりは低い値となっており、基準値は99mg/dL以下となります。
検査値は一般的に126mg/dL以上が異常とされているため、初めての検査で異常値が検出されると再検査となる可能性もあります。
空腹時血糖を調べる方法は採血ですが、場合によっては指先や耳たぶに専用の針を刺して簡易的測定器を用いての検査も可能です。
随時血糖
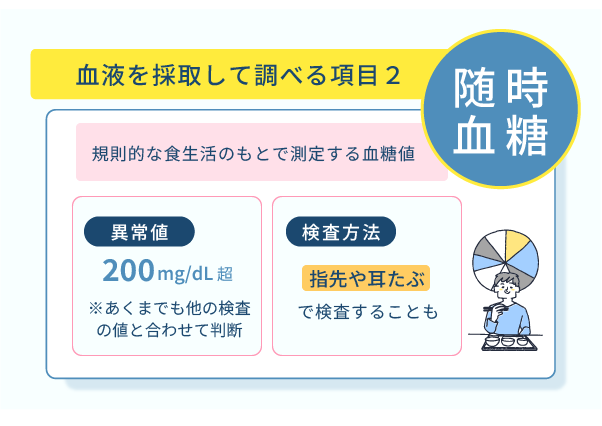
一般的に随時血糖の数値は200mg/dLが上限とされており、200mg/dLを超える値は異常値と認識されています。
また私たちは、食事で糖を摂取しています。
食事でどのくらいの糖を摂取したのか、食後どのくらいの時間が経過しているのか、運動習慣などその日の状況によって検査値は変化するのです。
そのため糖尿病と診断するには随時血糖だけではなく、他の検査と一緒に測定します。
随時血糖も空腹時血糖と同じくほんの少量の血液量で測定が可能なため、指先や耳たぶから血液を数滴採取して検査される場合もあります。
HbA1c(ヘモグロビンエーワンシー)

HbA1cの値は随時血糖と異なり、食事や運動などの生活習慣が影響しないといわれています。
血糖値のもととなるブドウ糖は、全身に酸素を供給するヘモグロビンと結合して糖化ヘモグロビンとなり全身に行き渡っています。
HbA1cの基準値は6.2%以下とされており、それ以上の高い数値になると異常値とみなされます。
つまり体内にあるヘモグロビンの約6.2%に糖が結合していると、「血液中の糖の割合が多い」と解釈されます。
HbA1cも随時血糖や空腹時血糖と同じように、簡易的な検査が可能です。
しかし糖尿病の診断のために行う検査など、目的によって詳しく調べる場合はしっかりと血液を採取して検査する場合もあります。
HbA1cは随時血糖や空腹時血糖と異なり食事や運動の影響を受けないため、検査前に食事制限などはありません。
75グラム経口ブドウ糖負荷試験
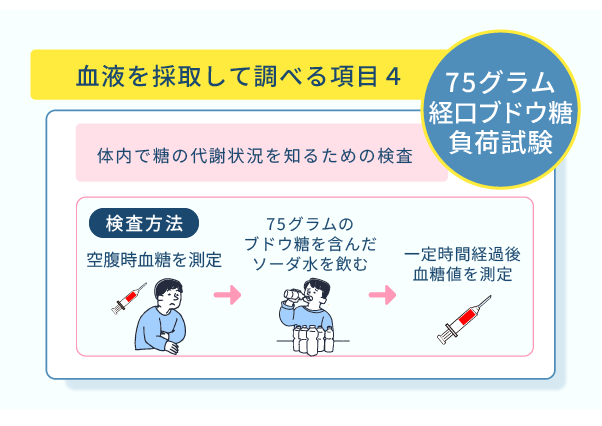
随時血糖などと同様に血液を採取して検査をしますが、検査をするにあたって10時間以上の絶食が必要となります。
検査を受けるには、10時間以上絶食した空腹の状態で医療機関への受診が必要です。
ソーダ水を飲んだ後に採血をする時間の目安は30分後と1時間後、そして2時間後です。
一般的に糖尿病を診断する際には、空腹時に測定した血糖値と75グラム経口ブドウ糖負荷後2時間の血糖値を用います。
合併症の有無を調べるには腎臓や眼の検査も必要

糖尿病で忘れてはいけないものが、合併症です。
糖尿病の合併症は腎臓と眼、神経で起こり「3大合併症」といわれています。
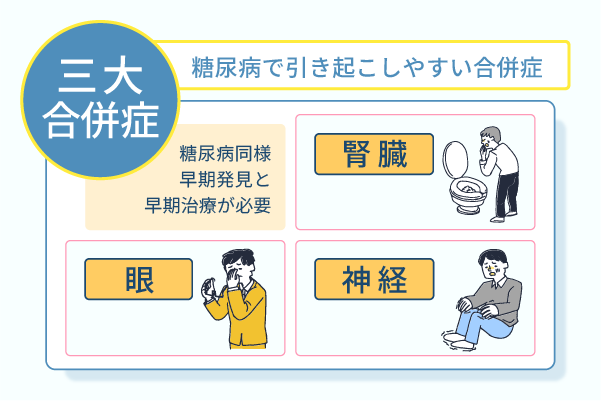
合併症は進行すると人工透析が必要となる場合や、失明したり傷の治癒が遅れたりと日常生活に支障をきたしてきます。
糖尿病同様に合併症も早期発見と早期治療が必要な疾患なため、定期的な検査が必要です。
ここからは、糖尿病の合併症の腎機能障害と糖尿病性網膜症の有無を調べるための検査について解説していきます。
糖尿病性腎症を調べるための検査
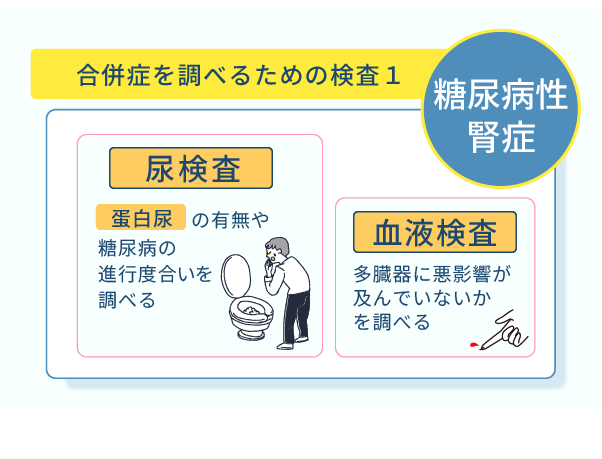
糖尿病性腎症を調べるための検査は、主に血液検査と尿検査の2種類があります。
尿検査
腎機能障害や腎機能を評価していくうえで、有用な検査のひとつが尿検査です。
腎臓は体内で尿を生成するはたらきがある臓器のひとつであるため、蛋白尿(タンパク質が尿のなかに漏れ出す現象)や尿比重の変化など尿検査で特徴的な所見が出現します。
医療機関で行う尿検査は、以下の通りです。
| 一般尿検査 | 主に外来で行う。 尿を紙コップに採取して、検尿用テープや試薬を使用したり遠心分離にかけて検査したりする方法。 蛋白尿や尿比重、尿糖などの所見から腎機能の状態を評価する。 |
|---|---|
| 蓄尿検査 | 検査入院など医療的管理のもと行う検査。 24時間分の尿を蓄尿し、尿蛋白の有無だけでなく尿の成分や電解質を調べるのが可能。 適切な食事療法ができているか等の治療に関する評価が可能。 |
尿検査は簡易的な検査であるため、糖尿病を診断する際にも用いられる場合があります。
血液検査
血液検査では、腎機能障害を調べるデータとして下記の項目を検査する頻度が多いです。
- 電解質
- 血中尿素窒素
- 血清クレアチニン
- クレアチニン・クリアランス
これらの項目は腎機能を評価するうえで非常に有用な検査項目であるため、受診した際には採血をして検査する場合が多いです。
特に血清クレアチニン値やクレアチニン・クリアランスは、腎機能を数値的に評価できるという利点があります。
腎機能の評価結果によっては、専門の診療科となる泌尿器科や腎臓内科へ紹介される場合もあります。
糖尿病性網膜症を調べるための検査は眼科への受診が必要
糖尿病性網膜症の有無を調べるには、主に眼科への受診が必要となります。
糖尿病性網膜症に特徴的な症状の視力低下は、網膜症がある程度進行しないと出現しません。

そのため自分自身で症状を自覚し、眼科を受診した頃には既に糖尿病が進行していたという事例も少なくないのです。
糖尿病性網膜症の有無や進行具合を調べるためには、眼科で以下の検査を行います。
- 屈折検査
- 眼圧測定
- 眼底検査
- 細隙灯顕微鏡検査
- 光干渉断層測定
これらの検査で、眼底を観察し網膜の状態を評価します。
眼底を検査した際に、網膜症が疑われると判断された場合には、さらに詳しい検査を重ねて網膜症の進行具合の評価が必要です。
糖尿病性網膜症は適切な治療で病期のコントロールが可能な合併症であるため、自覚症状の有無に関わらず糖尿病と診断された段階で眼科を受診するよう心がけましょう。
症状の有無に関わらず早期受診と早期発見が大切
前述したように、糖尿病は発見と治療が早ければ早いほど良い疾患です。
しかし糖尿病は症状を自覚するのが乏しい疾患でもあるため、定期的に健康診断などで自分の血糖値を数値化し、観察しておかないと発見が遅れてしまう疾患でもあります。
糖尿病は心筋梗塞などの循環器疾患の原因となるだけでなく、脳血管疾患やがんなどさまざまな病期の要因にもなりうる生活習慣病です。
いつまでも心身ともに健康で生き生きとした毎日を過ごせるよう、日々の食生活に気を配るだけでなく運動をしてみるなど生活習慣の見直しをしましょう。
心配な場合は躊躇せず、医療機関の受診をおすすめします。










