血糖値が高めであると健康診断などで診断されたものの、日常生活に支障がないため放置している人もいるのではないでしょうか。
早期の対策が糖尿病および重篤な合併症の発症を抑える鍵となるため、検査結果を放置せず警戒感をもって取り組んでいくほうがよいです。
今回は、血糖値が高めのまま放置していると発生する合併症について解説します。
早期に対策をとる利点や、具体的な対応方法についても紹介します。
- 高血糖の状態は自覚症状がなくても血管を傷つけている
- 糖尿病の合併症リスクは知らず知らずのうちに高まっている
- 血糖値の検査結果を正しく理解するポイント
- 境界型の段階で早期に対策を講じる利点
- 血糖値の改善を図るための具体的な生活習慣改善方法
血糖値が高いと診断された人は、今回の記事を参考にして、ぜひ早めの対策をとり将来の糖尿病リスクを取り除きましょう。
高血糖の放置は自覚症状なしで血管を傷つけて重病を誘発する

高血糖の状態を放置していると、自覚症状がなかったとしても気付かない間に血管を傷つけており、糖尿病などの重病を誘発するリスクが高まります。
血糖値が高いと診断を受けても、日常生活において支障がないため放置している人がいるかもしれません。
しかし、血糖値の高い状態が続くと将来における病気の発症リスクが増加するため、可能な限り早期に対策を講じるほうがよいでしょう。
血糖値が高めの状態の放置により起こる身体への悪影響について、以下の2点を通して解説します。
- 身体に異常がない時期も高血糖が血管にダメージを与えている
- 血糖値が高めの結果を軽視すると重篤な合併症になる確率が高まる
高血糖の状態が血管をむしばんでいく点を理解して、放置する危険性を把握してください。
身体に異常がない時期も高血糖が血管にダメージを与えている
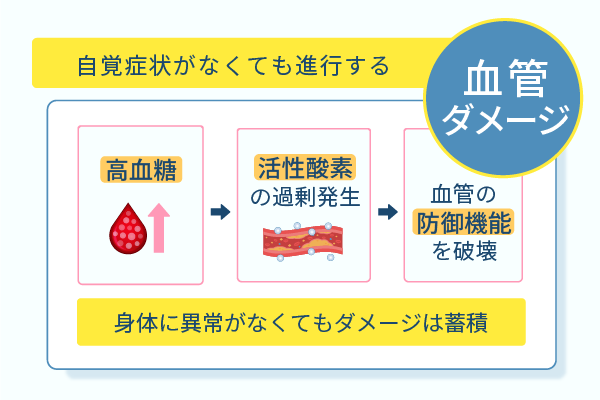
身体に異常がない段階でも、高血糖による血管へのダメージは蓄積されていきます。
血糖値が高い状態が継続すると、糖質を分解する過程で生じる活性酸素が過剰に発生します。
活性酸素は血管の細胞を酸化させて錆びつかせる作用をもっているため、活性酸素が多い状態は血管が本来もっている防御機能の破壊をもたらす要因です。
血管へのダメージが蓄積されても自覚症状が得られない要因として、血管の内壁に痛みを感じる神経がほとんどない点が挙げられます。
したがって、無自覚でダメージが蓄積され気が付いたときには血管内がひどく傷ついているというケースも少なくありません。
血糖値が急激に乱高下する高血糖スパイクの発生が身体に負担をかける
血糖値が急激に乱高下する現象を、高血糖スパイクと呼んでいます。
血糖値の推移をグラフにすると、上向きのとげの形状が示されるために命名されました。
高血糖スパイクの発生には、血糖値のコントロールをするインスリンの分泌が影響しています。
健常な人の体内では、食後に上がった血糖値を下げるため即座にインスリンが分泌されるため、正常な血糖値の維持が可能です。
しかし、インスリンを分泌するすい臓に異常があるとインスリンの分泌が遅れて血糖値の急上昇を招いてしまいます。
その後遅れてインスリンが大量に分泌されて、今度は血糖値の急降下を招きます。
高血糖スパイクは、血管に多大なダメージを引き起こすものの、検査での発見が難しいのが特徴です。
高血糖スパイクが頻発している人は、自覚症状がなくても血管へのダメージが相当蓄積されている可能性があります。
血糖値が高めの結果を軽視すると重篤な合併症になる確率が高まる
血糖値が高めの検査結果を軽視して対策をとらずにいると、重篤な合併症を引き起こす確率が高くなります。
症状がなくても血管の傷みが進行している可能性は十分にあります。
そのまま継続して血管が傷んでいき、症状が現れるときにはすでに重篤な状態に陥っているかもしれません。
高血糖のまま放置して生活する人は、ある日突然爆発する時限爆弾を抱えているようなものです。
気が付いたときには取り返しがつかない状態にまで病状が進行しているため、すぐに治療に取りかからないといけなくなる場合もあるでしょう。
糖尿病がもたらす合併症の中には、命の危険に関わる重篤なものもあります。
血糖値が高いと診断された場合は、日常生活に支障がないため放置しても問題ないと自己判断するのではなく、早期の対策実施を検討してみてください。
さまざまな合併症重篤リスクは自覚症状なしで高まっている

血糖値が高くなり糖尿病になると、さまざまな合併症を誘発する恐れがあります。
重篤な病気に発展しないように、早めの対処が肝要です。
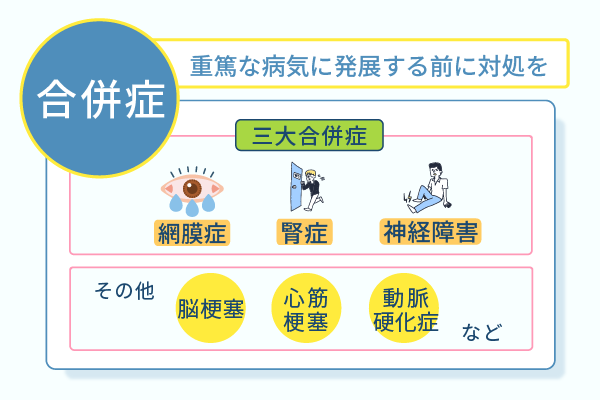
糖尿病に罹患した際に併発するリスクが高い合併症および諸症状について、代表例を以下の順に紹介します。
- 網膜の血管を破壊し視力低下や失明のリスクがある糖尿病性網膜症
- 人工透析を余儀なくされ生活に多大な支障をきたす糖尿病性腎症
- 手足がしびれ感覚が麻痺し壊疽(えそ)のリスクが高まる糖尿病性神経障害
- 動脈硬化の加速による脳梗塞や心筋梗塞のリスクの上昇
- 足の動脈硬化が進行し血管が細くなる閉塞性動脈硬化症
- 歯周病や認知症を発症するリスク上昇にも影響する
- 糖尿病を起因としたさまざまな症状が重なって突然死が起こるリスクも
血糖値の高さが知らず知らずのうちに招く重篤な病気について、十分に理解しましょう。
網膜の血管を破壊し視力低下や失明のリスクがある糖尿病性網膜症
失明リスクが高い病気でもあり、日本における失明原因の上位に常に位置しています。
視力を司る網膜に張り巡らされている微細な血管が、高血糖の影響を受けて損傷し、網膜における酸素不足が起こります。
網膜の酸素不足を補うため、新しい血管を増やそうとする結果、出血が増えて網膜剥離を引き起こし、視力の低下につながる病気です。
糖尿病性網膜症は、糖尿病になってからかなり時間が経過して発症するケースが多く、自覚症状がない点も特徴として挙げられます。
発症した時にはすでに症状が進行している場合も多いため、糖尿病になったり高血糖と診断されたりした場合は、定期的に眼科を受診して眼底検診を受けるとよいでしょう。
人工透析を余儀なくされ生活に多大な支障をきたす糖尿病性腎症
老廃物をろ過する腎臓の機能が低下し、身体に老廃物や水分が蓄積されてしまい、腎不全や尿毒症など重篤な症状を引き起こします。
ろ過機能が低下して尿にたんぱく質が検出されて発見されるケースが多いものの、初期症状がほとんどないため、気付かずに病気が進行してしまう病気です。
病状が悪化すると、人工透析を余儀なくされる場合も多く、日常生活に多大な影響がおよんでしまいます。
高額の治療費負担はもちろん、毎日の活動に制約を受けるため、さまざまな面で負担が増加します。
近年は、尿中に含まれる少量のたんぱく質も見つけられるほど検査の精度が高まっているため、糖尿病や高血糖と診断された場合は定期的な検診で病気の早期発見に努めましょう。
手足がしびれ感覚が麻痺し壊疽(えそ)のリスクが高まる糖尿病性神経障害
症状は多岐にわたり、神経麻痺が起こる場合もあれば、自律神経障害を起因とした排泄障害や発汗異常などが起こる場合もあります。
初期は軽いしびれ程度ですが、症状が進むと筋力の低下や足の壊疽を招き、最悪の場合は下肢切断に至る可能性もある怖い病気です。
しびれなどの自覚症状があるものの、一時的なものと判断されるケースも多く、病気に気付けない場合もあります。
糖尿病性神経障害が起こると、痛みを感じられなくなり足のけがに気付かず放置してしまった結果、細菌感染や壊疽(えそ)につながります。
糖尿病や高血糖と診断された場合は、重度の神経障害に発展しないように正しい薬剤治療や運動治療を継続しましょう。
動脈硬化の加速による脳梗塞や心筋梗塞のリスクの上昇

糖尿病になると、動脈硬化が進行するケースが多く、脳梗塞や心筋梗塞のリスクが高まります。
動脈硬化は身体にさまざまな異常を引き起こす状態であり、命にかかわる可能性のある脳梗塞や心筋梗塞の原因となります。
特に脳梗塞は、近年において糖尿病の4番目の合併症と表現されるほど症例が増えています。
脳梗塞や心筋梗塞は、前触れなく突然起こるケースもあるため、血糖値が高いと診断された場合は早めに生活習慣を見直して動脈硬化を予防するとよいでしょう。
早めの対策により血糖値の正常化を目指し、重篤な症状のリスクの回避を目指してください。
足の動脈硬化が進行し血管が細くなる閉塞性動脈硬化症
脳につながる動脈が硬化すると、一過性脳虚血発作や脳梗塞を引き起こします。
心臓の冠動脈が硬化すると、狭心症や心筋梗塞など重篤な病気の発症につながります。
手足の冷えやしびれが初期症状であるため、普段にはない異常を感じた際は、早めに専門医に相談するとよいでしょう。
閉塞性動脈硬化症を予防するためには、基本的な生活習慣の見直しが不可欠です。
病状が進行した場合は、糖尿病の薬物療法や血流を促進する血行再建術などを実施します。
閉塞性動脈硬化症は日常生活に多大な支障をきたす病気であるため、早期に対策を講じて発症を予防しましょう。
歯周病や認知症を発症するリスク上昇にも影響する
糖尿病は、主要な合併症以外に歯周病や認知症を発症するリスクを高める場合もあります。
糖尿病になると、免疫機能が低下して感染症に対する抵抗力が弱まる影響で、歯周病の細菌の侵入を容易に許してしまいます。
歯周病が発症すると全身の炎症レベルが増し、インスリンが効きづらい身体になってさらに高血糖が促進されるという悪循環が起こるため、身体への悪影響は甚大です。
さらに、歯周病の細菌が血流を介して脳に到達し、認知症の要因であるアミロイドβの蓄積を促進する作用もあります。
糖尿病による動脈硬化が影響し脳への血流が減少すると、脳組織への酸素や栄養の供給が不足します。
脳に十分な酸素や栄養が届かず、認知症リスクを高める点も問題です。
糖尿病や高血糖と診断された場合は、歯周病の罹患リスクを軽減するため、口腔ケアを念入りにしながら定期的な歯科検診を受けましょう。
糖尿病を起因としたさまざまな症状が重なって突然死が起こるリスクも
糖尿病になると、さまざまな症状が重なって起こるため、突然死に至るリスクが高まる点も配慮する必要があります。
それぞれの症状は軽度であったとしても、重なり合うと動脈硬化を促進し脳梗塞や心筋梗塞のリスクを高めます。
脳梗塞や心筋梗塞は突然発生して命を脅かす危険な病気であるため、高血糖と診断された時点で早期の対策を講じてリスクを最小限に留める必要があります。
糖尿病の症状や合併症の多くは、無自覚で進行する場合が多いです。
気が付かない間に重篤な状態に陥っている可能性があるため、基本的な生活習慣を意識して高血糖の予防に努めましょう。
検査結果を理解して血糖値が高めの状態である自覚をもとう

血糖値の検査結果を把握するためには、自分の検査結果の数値についての理解が不可欠です。
検査で得られた血糖値の数値を理解して、血糖値が高めであると自覚をもつと、早期の対策の必要性を実感できるでしょう。
一口に血糖値の検査といってもさまざまな種類があるため、それぞれの結果を総合的に判断して、主治医と相談しながら対応の仕方を決めていきます。
血糖値の検査についての考え方について、以下の4点を通して解説します。
- 空腹時血糖値の結果は4段階に区分される
- 過去1〜2ヶ月の平均を示すHbA1c(ヘモグロビンA1c)の結果にも注目する
- 境界型は糖尿病予備群であるという危機感をもつ
血糖値管理は、自分の身体の理解から始める必要があります。
検査結果を正しく理解して、高血糖対策に取り組んでください。
空腹時血糖値の結果は4段階に区分される
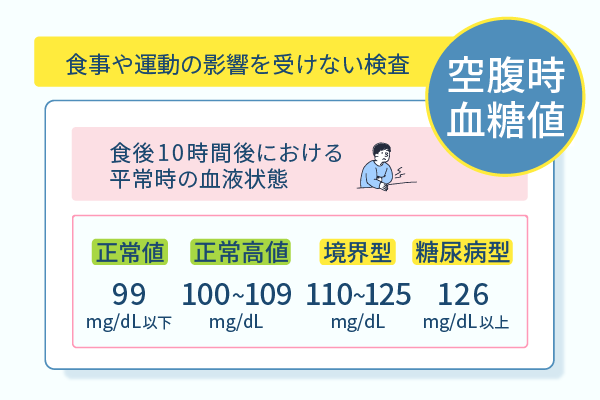
空腹時血糖値の検査結果は、以下の4段階によって分類されます。
- 正常値:99mg/dL以下
- 正常高値:100~109mg/dL
- 境界型:110~125mg/dL
- 糖尿病型:126mg/dL以上
空腹時に血糖値を計測する意義としては、食事や運動の影響を受けない状態での結果が得られる点が挙げられます。
食後や運動の後は血糖値が一定にならないため、食後10時間後の空腹時に検査を行い平常時の血糖値を計測します。
境界型は糖尿病予備群として判断し、治療の開始を検討する段階です。
過去1〜2ヶ月の平均を示すHbA1cの結果にも注目する
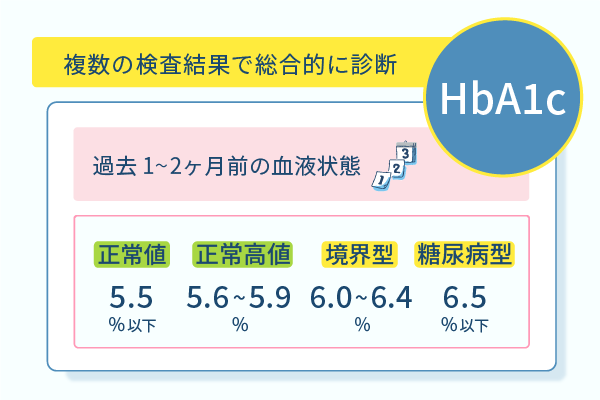
血糖の状態を確認するうえで、血糖値のみでなくHbA1cの結果も利用すると効果的です。
HbA1cは過去1~2ヶ月前程度の期間の血液状態を検査するため、当日の食事や運動の内容の影響を最小限にできます。
HbA1cの検査結果における糖尿病判定は、以下のとおりです。
- 正常値:5.5%以下
- 正常高値:5.6~5.9%
- 境界型:6.0~6.4%
- 糖尿病型:6.5%以上
空腹時血糖値が正常の範囲内であったとしても、HdA1cで異常値がみられる可能性もあります。
高血糖かどうかの判断をする際は、1つの検査結果のみではなく、複数の検査結果を総合的にみると効果的です。
境界型は糖尿病予備群であるという危機感をもつ
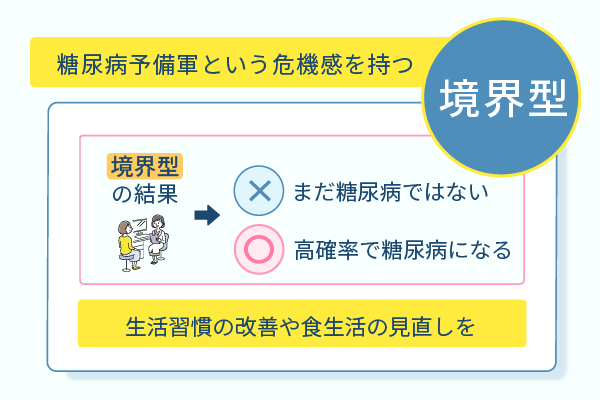
血糖値検査およびHdA1c検査で境界型と診断された場合は、糖尿病予備群であると認識して危機感をもって臨む必要があります。
境界型の検査結果を受けて、まだ糖尿病ではないため問題はないと判断する人がいるかもしれません。
しかし、境界型は糖尿病に向けて確実に近づいている状況であるとの認識が正しいです。
対策を講じないと高い確率で糖尿病に至るという危機感をもち、生活習慣の改善や食生活の見直しに取り組んだほうがよいでしょう。
検査結果を自分で判断せず、専門医に相談しながら対処方法を検討します。
境界型と診断された場合は、確実に糖尿病に近付く予備群であると認識して、放置しないようにしてください。
基準値の範囲内であっても数値の推移次第では危険度が高い
検査結果が境界型以前の正常値であったとしても、数値の推移次第では危険度が高いと判断されます。
たとえば、空腹時血糖値の検査結果が一昨年前は95mg/dL、昨年前は102mg/dLと増加していたとします。
そのうえ今年が108mg/dLとさらに増加していた場合は、確実に糖尿病が近づいてきていると判断するほうが無難です。
空腹時血糖値が正常であったとしても、食後に急激に血糖値が変動する血糖値スパイクが発生している可能性もあります。
必ず専門医の判断を仰ぎ、早期の対策が必要であると診断された場合は指示に従って取り組むようにしてください。
境界型での早期対応は将来の健康や生活に多くの利点をもたらす

血糖値検査で境界型と診断された場合、まだ糖尿病でないとする判断は望ましくありません。
確実に糖尿病が近づいているという意識をもち、早期対応に臨むほうが得策です。
血糖値が高めの状態を放置せず早めに対応すると、将来の健康や生活におけるさまざまな利点をもたらします。
高血糖に早期で対応する利点について、以下の5点を通して解説します。
- インスリンを分泌する細胞の寿命を延ばして糖代謝機能を維持する
- 早期の対策が薬物療法に頼らない自然で健康的な体質を取り戻す
- 糖尿病の治療に要する高額な医療費負担を回避できる
- 糖尿病になると家族への多大な負担を強いる結果となる
- レガシー効果による将来の合併症発症リスクの減少
快適な日常生活を将来にわたって維持するために、ぜひ早めの対策を講じましょう。
インスリンを分泌する細胞の寿命を延ばして糖代謝機能を維持する
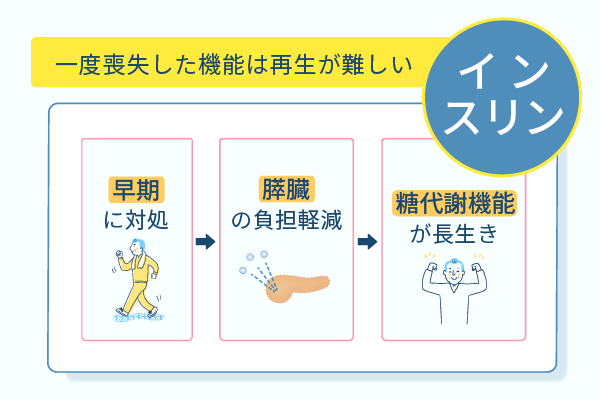
血糖値を適正値に保つと、インスリンを分泌するすい臓のβ細胞の寿命を延ばして、糖代謝機能の維持が可能です。
血糖値をコントロールするインスリンは、すい臓のβ細胞で分泌されます。
β細胞は、高血糖が続くとインスリンを懸命に分泌し続けて、やがて疲弊していきます。
やがて死滅したり機能を失ったりする場合があり、一度喪失した細胞や機能は再生が難しいです。
一方、早めに対策を講じて血糖値の高い状態を改善すると、すい臓にかかる負担が軽減されてβ細胞を長生きさせられます。
体内のインスリン分泌を将来にわたって適正に保つために、早期の高血糖対策は有用です。
早期の対策が薬物療法に頼らない自然で健康的な体質を取り戻す
境界型の早期の段階で対策をとると、薬物療法を行わずに自然で健康的な体質を取り戻せる可能性があります。
境界型は、まだ糖尿病とは認定されていないものの、確実に病気が近づいてきている段階です。
そのまま放置していると、高い確率で糖尿病になり、薬物療法を余儀なくされます。
一方、境界型の段階で生活習慣の改善を行うなど、適切な対策を講じると薬を使わなくても健康な状態に戻れる可能性は十分にあります。
糖尿病は、一度罹患してしまうと完治が難しい病気です。
症状が悪化しないように継続して投薬を行わないといけなくなるケースが多く、日常生活に不便をもたらしてしまいます。
薬物療法に頼らず自然で健康的な身体を維持するためには、境界型あるいはもっと早い段階から生活習慣を見直して高血糖の状態を改善しましょう。
糖尿病の治療に要する高額な医療費負担を回避できる
高血糖の対策を早期に実施すると、重篤な状態に陥るリスクを減らせるため、医療費が高額になる糖尿病治療を回避できます。
糖尿病の治療は、人によってはさまざまな合併症が起こるため、治療内容が多岐にわたる場合があります。
インスリン注射のみでなく人工透析が必要になるなど、症状の種類が増えるほど治療内容も複雑になり、治療費が高額になります。
将来の健康のみでなく、家計を助ける意味でも早期の高血糖対策には意義があります。
境界型の段階で危機感をもって対策に取り組み、将来の重篤な状態を回避して医療費負担の軽減を目指してください。
糖尿病になると家族への多大な負担を強いる結果となる

糖尿病に罹患すると、自分はもちろん家族にも多大な負担を強いる結果となってしまいます。
糖尿病治療は、自分1人で対応できるものではなく、家族の手助けが必要になります。
糖尿病の影響で視力が低下すると、1人での通院が難しくなり家族の送迎が必要不可欠になる場合も多いです。
通院中心の生活になり、家族の自由な時間を奪う結果になりかねません。
さらに、治療費負担は家計を圧迫するため、家族の生活にも多大な影響を及ぼします。
食生活においても、糖尿病患者の食事制限に合わせる中で、好きな食べ物が選べなくなる状況も想定されます。
糖尿病による家族への多大な負担を回避できるという点でも、早期の高血糖対策は意義のある行動です。
レガシー効果による将来の合併症発症リスクの減少
早期の高血糖対策は、レガシー効果を生み将来の合併症発症のリスクを減少します。
血糖値の高い状態を放置しておくと、負の遺産が身体に蓄積された状態になるため、病気になってから慌てて治療をしても合併症のリスクが下がらないとも言い換えられます。
レガシー効果は、一旦糖尿病や合併症が起こった後では十分な成果が得られません。
糖尿病になる直前である境界型のタイミングで血糖値を下げる努力をする行為は、レガシー効果を身体に与えて将来におけるリスクを軽減できると理解しておきましょう。
自覚症状がない段階で生活習慣を見直して数値の正常化を

血糖値が高めとの診断結果を放置せず、早めの対策が重要です。
自覚症状がない段階でも、まだ何もしなくてもよいと判断せず、早期の対策で将来の健康を確保しましょう。
具体的な対策としては、基本的な生活習慣の見直しによる血糖値の正常化が挙げられます。
食事や睡眠などの毎日の積み重ねが、身体の健康を維持するうえで欠かせない対策であると理解してください。
自覚症状がない段階での生活習慣の見直しに関して、以下の5点を通して解説します。
- 糖質の摂取量および他の栄養素とのバランスを意識し血糖値上昇を抑制
- 筋肉量を維持できる運動習慣がインスリンの働きを助ける
- 十分な睡眠やストレスの回避など基本的な生活習慣の改善も重要
- 専門医による検査を受けて自身の血管の状態や膵(すい)機能を把握する
- 定期的な血液検査の継続が将来の重症化を防ぐための重要な投資となる
専門医とも相談しながら、自分に合った生活習慣を継続して取り組む姿勢が大切です。
糖質の摂取量および他の栄養素とのバランスを意識し血糖値上昇を抑制
普段の食事において、糖質の摂取量および他の栄養素とのバランスを意識した献立にすると効果的です。
糖質過多のメニューを選んでいると、血糖値の上昇を抑えられません。
たんぱく質や脂質を増やして糖質量を抑えるなどの工夫をすると、血糖値の管理が可能です。
血糖値のコントロールのためには、糖質量に加えビタミンやミネラルなど他の栄養素の摂取についても意識する必要があります。
食物繊維には、糖質の吸収を遅らせる作用があり、急激な血糖値の上昇を抑えられます。
一方、糖質管理のためといって、糖質の摂取を断ってしまうのは問題です。
エネルギー源としての糖質の役割は重要であるため、極端な制限をせずバランスのよい食事を心がけましょう。
食事の順番も血糖値管理において重要な要素となる
血糖値管理においては、食事の食べる順番も重要な要素です。
野菜を先に食べるベジタブルファーストを心がけると、血糖値の急激な上昇を抑えられます。
野菜の次にたんぱく質を豊富に含む食材を食べると、さらに糖質の吸収を遅らせる効果が得られます。
朝食に食物繊維やミネラルなどの血糖値を抑える栄養素を食べると、昼食にも糖質吸収を抑制するセカンドミール効果も期待できます。
食事中の食べる順番は、意識するとすぐにでも始められる対策であるため、毎日の生活に取り入れてみてはいかがでしょうか。
筋肉量を維持できる運動習慣がインスリンの働きを助ける

血糖値管理においては、運動を習慣化する取り組みも重要です。
インスリンの働きは、身体の筋肉量と密接に関係しています。
筋肉量の増加はインスリン抵抗性の低下につながるため、適切な血糖値管理に有効です。
さらに、筋肉には糖質をグルコースの形で貯蔵する役割もあるため、筋肉量が増えると多くのグルコースを蓄えられて血糖値の安定に貢献します。
筋肉量は基礎代謝の向上にも効果があり、自然な状態でもエネルギー消費量が増えて効率よく血中の糖質を分解できます。
運動を習慣化するためには、急に激しい運動をしても継続が難しいため、ウォーキングや柔軟体操など簡単なものから取り組むとよいでしょう。
血糖値を適正に管理するため、自分にできる運動を習慣化して、筋肉量の維持に取り組んでください。
十分な睡眠やストレスの回避など基本的な生活習慣の改善も重要
食事や運動に加えて、十分な睡眠の確保やストレスの解消など、基本的な生活習慣の改善も必要不可欠です。
睡眠時間と睡眠の質を確保すると、インスリン感受性が高まり血糖値を下げる効果が期待できます。
不規則な生活は身体のホルモンバランスを乱すため、毎日決まった時間にしっかりと寝る生活はインスリンの効果向上につながります。
ストレスが多い生活を続けていると、インスリンの働きを弱めるホルモンが分泌されてしまい、血糖値の管理が難しくなります。
ストレス自体がインスリン抵抗性を高めて機能を弱める側面もあるため、ストレスの増加は血糖値管理において回避したい要素です。
睡眠の確保とストレス発散といった基本的な生活習慣を改善して、適正な血糖値を保ちましょう。
専門医による検査を受けて自身の血管の状態や膵(すい)機能を把握する

高血糖と診断された場合は、通常の健診に加えて専門医による検査を受けて、自身の血管の状態や膵臓の状況を把握するとよいでしょう。
一般的な血糖値検査やHbA1cでは判明できないような身体の状況が、専門医による検査で発覚する場合もあります。
たとえば、血液検査でインスリンの状態を確認し、効き具合や分泌量を数値で把握できます。
基本的な生活習慣の改善を進める一方で、専門医の知識と経験を対策に取り入れて、将来の糖尿病リスクを最小限にとどめてみてはいかがでしょうか。
定期的な血液検査の継続が将来の重症化を防ぐための重要な投資となる
血液検査を定期的に受けて血糖値の状態を継続して確認する対応は、将来の重症化を防止するための重要な投資と考えられます。
定期健診などで血液検査を受けて問題がなかった場合、その後は検査不要と自己判断してしまっている人もいるでしょう。
しかし、血糖値が正常値を示したからといって糖尿病の可能性がないとの判断は危険です。
定期的に血液検査をして結果の推移を確認した結果、高血糖の兆候が発見される可能性もあります。
定期的な検査を怠った結果、異常の発見が遅れて糖尿病および合併症を引き起こしてしまうかもしれません。
定期的な検査を受けて血糖値に異常がみられないか確認して、将来の健康確保に努めてください。
血糖値が高めな状態を放置せず早めの対策が将来の健康を保証
血糖値が高めと診断された場合、糖尿病ではなかったため放置しても構わないと判断する人もいるかもしれません。
しかし、高血糖の状態を放置していると糖尿病になるリスクが確実に高くなります。
糖尿病に罹患するとさまざまな合併症を引き起こす可能性も高くなり、場合によっては失明や足の切断などの重篤な状態に陥ります。
自覚がない段階から基本的な生活習慣を見直し、適切な食事や運動を行うと、将来にわたって健康な生活を送れる確率が高まります。
自覚症状がなく日常生活に支障がないからといって油断せず、早期の対策を講じて血糖値管理に努めてください。