血糖値の異常は自覚症状がないまま進行するケースが多く、放置すると糖尿病や合併症のリスクが高まります。
まだ大丈夫と自己判断せず、正しい知識と医療の力を借りて早期から向き合う姿勢が体を守るうえで重要です。
本記事では、健康診断で血糖値の異常を指摘された場合に、なぜ専門医へ相談と早期対策が重要なのかを詳しく解説します。
- 健康診断の検査結果の異常は未来の自分を救うために体から届いた大切なサインである
- 血糖値やHbA1cの検査値から現在の体内の状態を客観的に分析する
- 空腹時血糖値の異常はインスリンの基礎的な分泌能力の低下を暗示する
- 再検査を受ける前に自分の生活リズムを可視化する準備を整える
- 自覚症状がない段階の早期受診が深刻な合併症の発症を未然に防ぐ
他にも再検査を受ける前の具体的な準備や、自覚症状がない段階の早期受診のポイントなども紹介しているため、ぜひ参考にしてください。
健康診断の検査結果の異常は未来の自分を救うために体から届いた大切なサインである
健康診断の検査結果に記された血糖値の異常は、未来の健康を守るために今すぐ向き合うべき重要なサインです。
検査結果の数値は、これまでの生活習慣が体に与えてきた影響を正確に示しています。
具体的には以下のような生活習慣が数値として表れ、現在の体の状態を客観的に把握できます。
- 食事の内容
- 食事の時間
- 運動量
- 睡眠の質
- ストレス管理
血糖値の異常を指摘された段階で数値を確認し、生活習慣の改善の必要性を理解すると、対応が遅れる事態を未然に防げます。
自覚症状がないからと判断を先延ばしにすると体への負担が継続的にかかり、将来の健康状態に悪影響が及ぶ場合もあります。
健康診断の結果は決して不安を煽るものではなく、現状を正確に把握し、適切な対応を選ぶための情報です。
そのため、検査結果の異常を前向きに受け止め、適切な行動につなげていきましょう。
健康診断の判定結果が示す深刻度を正しく理解し適切な一歩を確信を持って踏み出す

健康診断で示される判定結果は、現在の体の状態と向き合うための重要な判断材料です。
要再検査や要精密検査という通知は、体内で糖の処理能力に乱れが生じている状態を示しています。
この段階で体の深刻度を正しく理解すると、次に取るべき行動が明確になります。
特に今の状態を正確に把握する姿勢が重要で、数値だけを見て不安になる必要はありません。
専門医による分析を受けると、血糖値がどの程度の段階にあるかが整理されます。
つまり、自己判断に頼らず、専門家の視点を取り入れるという判断が適切な対応につながるということです。
具体的な対策を早い段階で始めると、先の状況が分からずに悩む状態から、今後何をすべきか整理して考えられる状態へ変わります。
健康診断の判定結果は恐れるものではなく、次の適切な行動を選ぶための情報です。
判定結果の内容を正しく理解し、自分の状態に合った一歩を確信を持って踏み出してください。
血糖値やHbA1cの検査値から現在の体内の状態を客観的に分析する
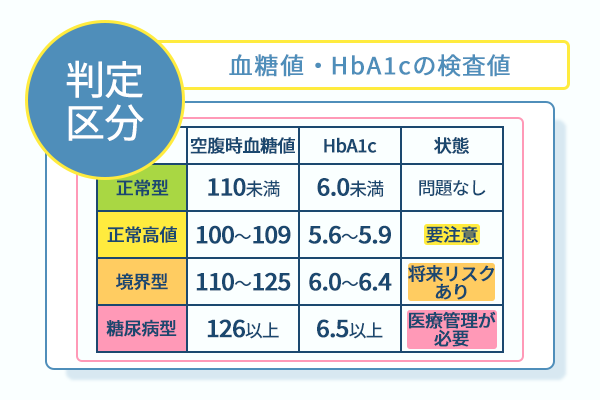
血糖値やHbA1cの検査値は、現在の体内の状態を客観的に把握するための重要な指標です。
血液検査の結果には、目に見えない体内の変化が具体的な数字として表れます。
この数値を基準値と照らし合わせると、自分の状態が以下のどこに該当するのかを判断できます。
- 正常型
- 境界型
- 糖尿病型
空腹時血糖値が110mg/dL未満かつ、HbA1cが6.0%未満の場合は正常型と判定されます。
ただし、以下の場合は正常高値と呼ばれ、正常範囲内ではあるものの血糖値が高めの状態です。
- 空腹時血糖値:100~109mg/dL
- HbA1c:5.6~5.9%
正常高値を放置すると、境界型から糖尿病型へ進行する可能性が高いため、血糖値が高めと指摘されたタイミングでケアを始める必要があります。
空腹時血糖値が110〜125mg/dL、またはHbA1cが6.0〜6.4%に該当する場合は境界型です。
境界型の段階では血糖値の調整機能に乱れが生じており、将来的に糖尿病型へ移行するリスクを示しています。
空腹時血糖値が126mg/dL以上、またはHbA1cが6.5%以上の場合は糖尿病型と判定され、医療機関における管理が必要です。
このような診断結果を理解すると、検査結果を単なる記録として終わらせず、現在の健康状態を正確に把握できます。
健康診断後に専門の医療機関で血糖値やHbA1cの数値を共有すると、診断や今後の対応がより明確になります。
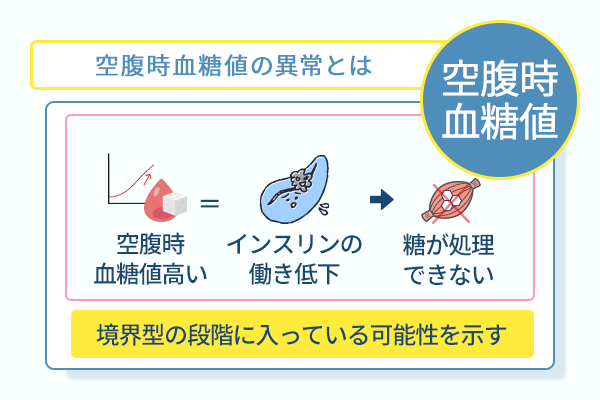
空腹時血糖値の異常はインスリンの基礎的な分泌能力の低下を暗示する

一般的に10時間以上の絶食を経て測定される空腹時血糖値は、体の基礎的な代謝状態を確認する大切な指標です。
インスリンは血液中の糖を細胞へ取り込む役割を担っており、基礎的な分泌能力が低下すると、空腹時でも血糖値が下がりません。
この段階では体調の変化をほとんど感じないため、異常に気付かないまま体内の変化が進んでいきます。
自覚症状がなくても、体内では糖の処理が滞り、代謝機能に負担がかかっています。
病状の進行を防ぐためには数値の異常を早期に把握し、医療機関で評価を受ける選択をするようにしてください。
境界型は以下のような食事や運動の見直しのみで血糖値の改善が期待できる段階でもあり、適切な介入を受けると状態の改善が見込めます。
食事
- 野菜やきのこなどの食物繊維の豊富な食材を積極的に取る
- よく噛んでゆっくり食べる
- 食事の最初には野菜から摂取する
- 糖質の多いメニューを避ける
- バターやマヨネーズなどの脂質を多く含む食品は避ける
運動
- ウォーキング
- ジョギング
- サイクリング
- 水泳
- ヨガ
- 筋力トレーニング
運動は自分の好きなものを選び、週3回程度行うのが血糖値の改善に効果的です。
将来の健康を守るためにも、空腹時血糖値の異常を見逃さず、体の変化に正面から向き合いましょう。
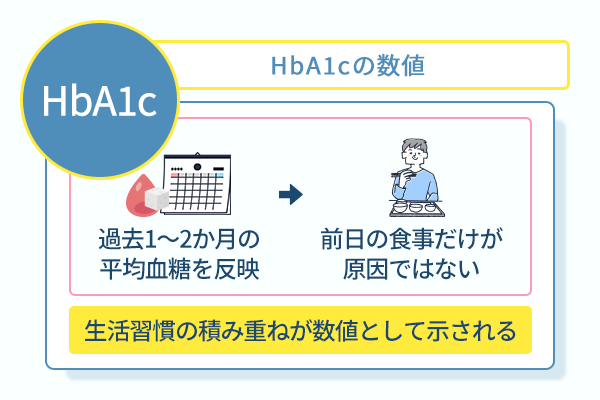
HbA1cが基準値を超えた際は過去の生活習慣を総合的に振り返る必要がある

HbA1cが基準値を超えた場合には、過去の生活習慣全体を冷静に振り返る姿勢が求められます。
そのため、HbA1cが高い場合、前日の食事内容や一時的な体調の変化だけが原因とは限りません。
HbA1cは、日常の生活習慣の積み重ねが数値として示される点が特徴です。
HbA1cを確認すると、継続的に血糖値が高い状態だったかどうかを判断できます。
具体的には、以下のような日常の行動がHbA1cの数値に影響を与えます。
- 間食の頻度
- 主食の量
- 外食中心の食生活
- 運動量の不足
- 睡眠の乱れ
- 慢性的なストレス
HbA1cは、過去1か月から2か月の生活習慣が血糖状態に与えた影響を総合的に判断する材料として役立ちます。
基準値を超えた段階では、生活習慣の一部だけを見直す対応では不十分なケースもあります。
食事や運動、生活リズムを含めた生活習慣の全体像を見直し、必要に応じて医療機関でサポートを受けてください。
HbA1cは生活習慣を立て直す判断基準となり、次の行動を考えるうえで非常に重要です。
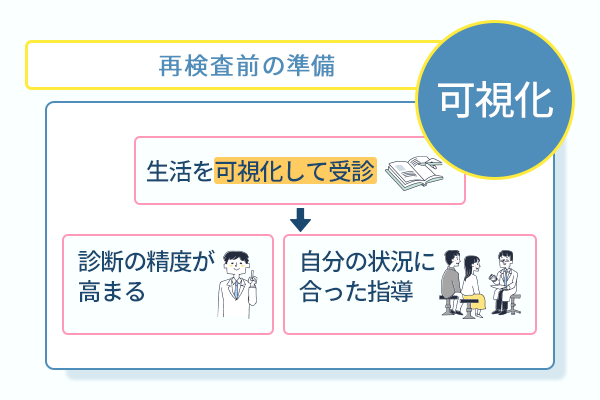
再検査を受ける前に自分の生活リズムを可視化する準備を整える
再検査や精密検査を受ける前には、自分の生活リズムを整理し、客観的に把握する準備が重要です。
事前に生活の流れを確認しておくと、診断の精度が大幅に高まるため、具体的に以下のような日々の行動を書き出してください。
- 食事を取る時間
- 食事内容
- 間食の有無
- 運動量
- 睡眠時間
- 仕事や家事の忙しさ
平日と休日で生活に差がある場合は、その違いも整理しておくと有効です。
上記のような情報は、検査結果の数値の背景を正しく理解するうえで欠かせません。
医師は検査結果だけでなく、生活の実態を踏まえて評価を行います。
事前に自分の生活の情報をまとめて提示できると、より正確な説明ができるようになり、自分の状況に合った指導を受けられます。
再検査は検査結果をただ確認する場ではなく、次の対応を具体化するための重要な機会です。
受診前の準備を丁寧に行い、HbA1cの数値改善のために検査を有効に活用しましょう。
日々の食事の時間や睡眠時間を記録する作業が診断の質を劇的に高める

日々の食事の時間や睡眠時間を記録しておく作業は、診断の質を劇的に高める有効な準備です。
この記録によって検査結果の数値だけでは分からない生活の流れを把握できるため、医師が体の状態を正確に評価できます。
直近数日間の以下の行動を簡単にメモしておくと、血糖値やHbA1cに影響を与えた要因を整理できます。
- 食事内容
- 食事を取った時間
- 就寝時間
- 運動量
上記の記録に併せて、仕事や家庭におけるストレスの有無や飲酒の頻度、量も書き出してください。
検査結果の数値だけで判断が難しい際にも、生活習慣の記録が揃っていると、医師は状況をより具体的に理解できます。
一方的な指導ではなく、生活実態に合った生活習慣の見直しを一緒に考えられる点もメリットです。
さらに限られた診察時間の中でも、表面的な説明で終わらず、原因や対策について踏み込んだ説明を受けられます。
日々の記録は負担の少ない準備であり、検査結果を有効に活かすための大切な土台になります。
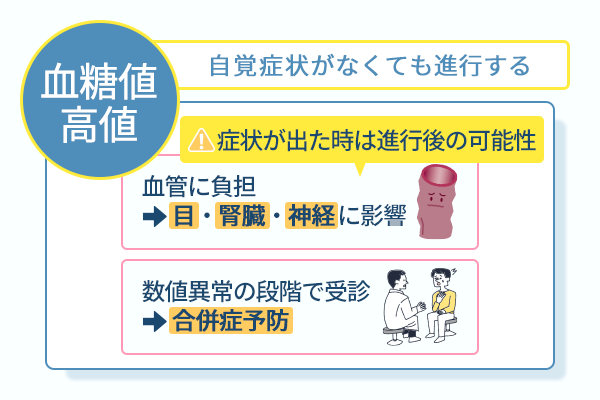
自覚症状がない段階の早期受診が深刻な合併症の発症を未然に防ぐ
血糖値の異常は痛みや強い違和感を伴わないまま進行し、自覚症状が現れていない状態でも体内では血糖値の高い状態が続き、全身の血管に負担がかかっています。
細かい血管から静かに傷つき始め、目や腎臓、神経などの重要な臓器へ悪影響が広がります。
この段階では、日常生活に支障が出ないまま過ごせるため、受診の必要性を感じない点が特徴です。
以下のような合併症に由来した症状が現れた後では、元の状態まで回復させる治療が難しくなるケースもあります。
- 視力低下
- 手足のしびれ
- 腎機能の低下
そのため、血糖値やHbA1cの数値の異常を指摘された時点で医療機関を受診するという判断が重要です。
早い段階で医療機関を受診すると、現在どのレベルの血糖コントロールが必要なのかを正しく判断できます。
生活習慣の見直しや必要な治療を早く始めると、血管や臓器への負担を抑えられます。
糖尿病への進行を食い止める努力が数年後の自由な生活という資産を守る

糖尿病への進行を防ぐための取り組みは、数年後の生活の自由度を左右します。
以下のような糖尿病による合併症は、一度発症すると元の状態へ戻す治療や血糖コントロールが難しくなります。
- 糖尿病性腎症
- 糖尿病性網膜症
- 糖尿病性神経障害
上記の合併症が悪化すると失明や透析導入、足の切断に至る可能性があり、これらは日常の行動範囲を大幅に制限します。
その結果、外食や食事、仕事の選択肢が狭まるケースも少なくありません。
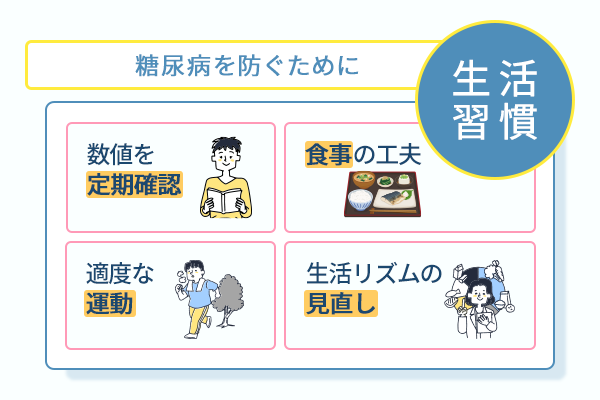
血糖値やHbA1cなどの検査値を定期的に確認し、血糖コントロールを安定させる生活習慣を身につけると、合併症のリスクを抑えられます。
食事の工夫や適度な運動、生活リズムの見直しを継続すると、体への負担は確実に軽減できます。
好きな場所へ出かけ、好きな食事を楽しめる状態を維持するためにも、糖尿病への進行を食い止める努力をしましょう。
日々の努力の積み重ねが、数年後の自由な生活という大切な資産を守ります。
血糖値の異常を指摘された今日を健康を取り戻すための新しい出発点に変える
健康診断で血糖値の異常を指摘された今日こそが、健康を取り戻すための大切なスタートになります。
健康診断の検査結果に示された数値は、体が発している正直なメッセージです。
検査結果は決して絶望を突きつけるものではないため、落胆する必要はありません。
むしろ、自分の体と正面から向き合い、本当の意味で大切にするための新しい出発点としての価値を持ちます。
血糖値やHbA1cの数値の異常は、これまでの生活習慣を見直す明確なきっかけです。
自覚症状が現れていなくても体内では変化が進んでいるため、早い段階で行動に移す判断が将来の健康を左右します。
体から届いたサインを前向きに受け止め、生活習慣を改善する姿勢が数年後の健やかな毎日を支えます。
今この瞬間の選択が、より充実した健康な未来への第一歩になります。










