糖尿病治療には、食事や運動を中心とした生活習慣の改善や内服薬治療のほかにインスリン療法が存在します。
インスリン療法といえば、一生続ける必要があったり、日常生活では多くの不便を強いられたりするのではないかというイメージを持つ人もいるのではないでしょうか。
たしかにインスリン療法は足りないインスリンを補うために実施する治療法ですが、必ずしも一生続くものではありません。
治療方針によっては一時的にインスリン療法を行い、その後の経過で内服薬への切り替えが可能なケースもあります。
糖尿病の進行を防ぐためにも、インスリンに関する基礎知識や、治療に伴う日常生活の送り方について理解を深めておきましょう。
- 糖尿病と膵臓の関係
- インスリン療法の目的
- インスリン療法の種類や方法
- 糖尿病治療における自己管理の方法と注意点
インスリン療法は糖尿病の種類によって目的が異なる

インスリン療法が実施される糖尿病の種類は、主に1型糖尿病と2型糖尿病の2種類です。
糖尿病と深く関係しているホルモンのインスリンは、膵臓のランゲルハンス島β細胞から分泌されています。
健康な人は食事によって糖分を体内に取り込むと、膵臓からインスリンが分泌され、全身の細胞において血糖をエネルギー源として取り込むよう働きかけます。
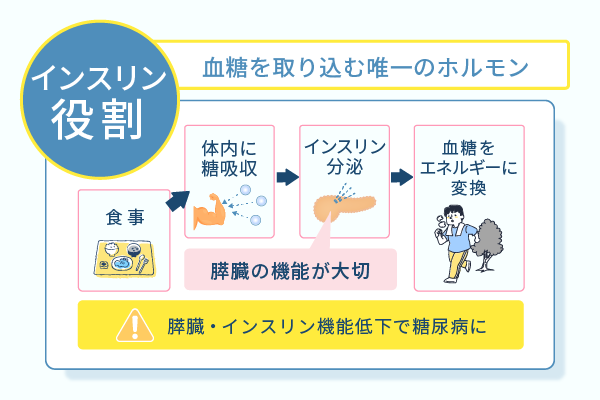
インスリンは、身体中の細胞が血糖をエネルギー源として取り込むための手助けができる唯一のホルモンです。
身体からしっかりインスリンが分泌されるには、膵臓が十分に機能していなければなりません。
糖尿病は生活習慣や遺伝などが原因で膵臓の機能が落ちて、インスリンによる血糖の調整がうまくいかなくなった状態をいいます。
糖尿病の治療は生活習慣の改善や血糖降下薬、インスリン治療によって適切な血糖の値を保ち、病気の進行や合併症を防ぐのが大きな目的です。
なかでもインスリン療法は、糖尿病の種類や病態、病期や年齢といった患者の身体状況を考慮してさまざまな目的で実施されます。
1型糖尿病でのインスリン療法はインスリンの補充が主な目的
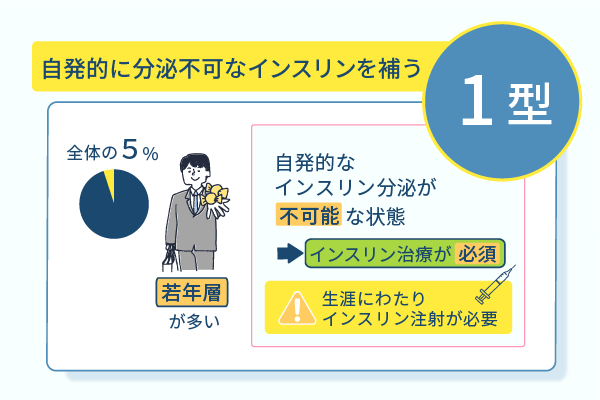
膵臓のランゲルハンス島β細胞そのものが何らかの原因によって破壊され、インスリンを分泌できなくなるのが1型糖尿病です。
1型糖尿病を患っている人の数は糖尿病全体の5%程度で、若年層の患者が多い傾向にあります。
1型糖尿病は発症の仕方や進行のスピードによって、以下の3種類に分類されます。
- 劇症1型糖尿病
- 急性発症1型糖尿病
- 緩徐進行1型糖尿病
劇症1型糖尿病は、上記に挙げた3種類のなかでもいちばん急激に発症し、発症から1週間前後でインスリンが必要な状態になってしまうのが特徴です。
劇症型に次いで、発症や進行スピードが早いものが急性発症1型糖尿病で、発症から1〜数ヶ月程度でインスリンが必要な状態となります。
いちばん緩やかに進行するのが緩徐進行1型糖尿病で、数年〜十数年単位で徐々に進行し、2型糖尿病のような発症の仕方をします。
1型糖尿病は、ほぼ全ての患者がインスリン治療自体を生活の一部として受け入れ、治療と向き合う必要があります。
2型糖尿病は膵臓を休ませるためにインスリン療法を行うときもある

2型糖尿病は運動不足や食生活の乱れが原因で、膵臓の機能が低下した結果、インスリンの分泌量や効果が低下してしまった状態です。
患者の多くは中高年が中心で、そのうえ肥満体型であったり家族のなかに同じ病気の人がいたりします。
注射によってインスリンを補う治療を主とする1型糖尿病と異なり、2型糖尿病では生活習慣の改善や内服治療が基本となります。
前述のとおり、インスリンは血糖値を下げる唯一のホルモンであり、分泌の場としての役割をもつ膵臓が正常に働かなければ血糖の調整はできません。
しかし2型糖尿病が1型糖尿病と違うのは、膵臓の細胞が破壊されているか否かです。
1型糖尿病は膵臓の細胞が破壊される病態ですが、2型糖尿病は膵臓の機能低下によって、インスリンの効果が弱まったり分泌量が減少したりします。
つまり、膵臓の細胞が破壊されていない2型糖尿病は、インスリンを分泌する機能が残っているということです。
そのため、糖尿病の進行や合併症を防ぐには、どのような治療をして膵臓の機能を保つかが治療の鍵となります。

2型糖尿病についてさらに詳しく知りたい方はこちらの記事も参考にしてください。
⇒2型糖尿病は発症前に対策できる?
インスリン療法は正常なインスリン分泌のパターンを再現する治療法


健康な人の血糖値は、基礎分泌と追加分泌という2種類のインスリン分泌方法によって調整されています。
基礎インスリンは、空腹時においても適正な血糖値を保てるよう24時間絶えず分泌されるものです。
そして追加インスリンは、食事によって上昇した食後血糖を適正な値に戻す役割を担います。
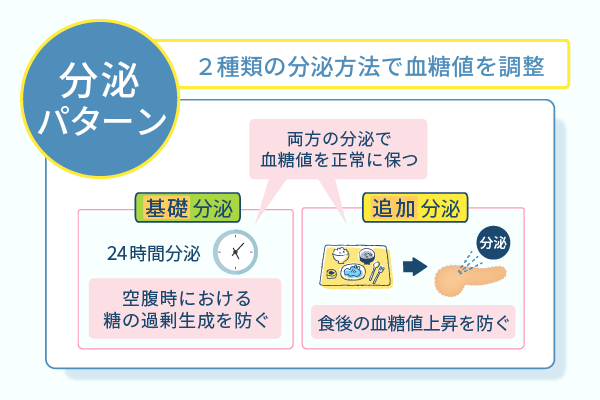

肝臓で糖が作られて血糖が上昇していくのを防ぐ目的で、常に膵臓から少量ずつ分泌されているインスリンが基礎分泌です。
一方、食事の摂取によって急に上昇した血糖値を調整するために、食事のリズムに合わせて分泌されるインスリンを追加分泌といいます。
正常な人の膵臓ではこの2つのインスリンが適度に分泌され、常に血糖値が適正な値に保たれるよう働きかけています。
それぞれのインスリン製剤を組み合わせて、正常な膵臓で行われるインスリンの分泌パターンを再現するのが、インスリン療法の基本的な考え方です。
このインスリン療法は1型糖尿病、2型糖尿病といった種類を問わず、多くの糖尿病治療に用いられています。
インスリン療法は一人ひとりの病状を考慮して選択される


多岐にわたる糖尿病治療のなかのひとつの手段として用いられているものが、インスリン療法です。
薬によって作用時間や持続時間が異なるため、治療法に応じたインスリン製剤が選択されます。
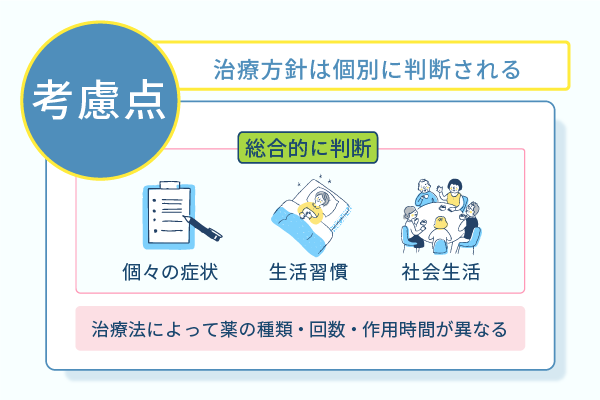

治療を実施するにあたって病状のほかに考慮する必要がある要素は、一人ひとりの生活習慣です。
仕事などで一日の生活リズムが不規則になる傾向がある人の場合、インスリン製剤を用いた治療を行うには社会生活と両立できる治療を選択する必要があります。
インスリン療法は、治療法によって以下のように数種類に分けられており、注射のタイミングは用いる薬によって異なります。
糖尿病患者に対して実施されるインスリン療法は、以下の4通りです。
- 基礎・追加インスリン療法
- 追加インスリン療法
- 混合型インスリン治療
- BOT療法
BOT療法を除いて、上記3種類の療法にはペン型インスリンを用います。
基礎・追加インスリン療法での注射のタイミングは1日4回
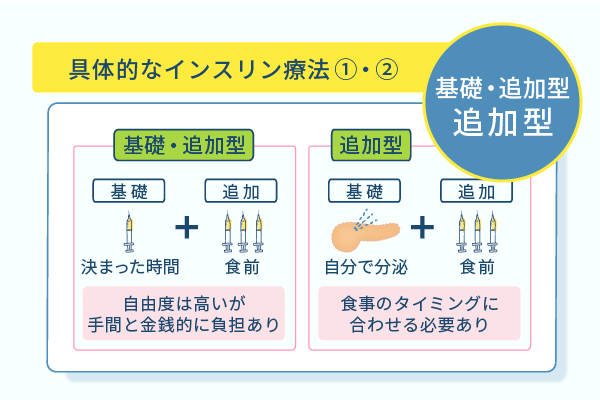

基礎・インスリン療法は、体内で分泌されるインスリンを再現するにあたって1日4回の注射が必要です。
基礎分泌を補充する持続型インスリン製剤は1日1回、追加インスリンを補充する超速効型インスリンや速効型インスリンは1日3回注射します。
持続型インスリン製剤は緩やかに薬が作用するため、1日1回決まった時間の注射のみで基礎分泌の補充が可能です。
反対に追加分泌の補充を担うインスリンは、膵臓から分泌される追加インスリンと同様に持続性がありません。
したがって薬の効果が発現するまでの時間を考慮して、毎食前または毎食直前に薬の注射が必要です。
超速効型や速効型インスリン製剤は、確実な投与時間が決まっていないため、その日の食事時間に合わせて注射できるという利点を持っています。
仕事をしている人でも薬と注射に必要な物が揃っていれば、職場での注射も可能です。
会社勤めしていたり旅行したりと自宅を留守にする場合には、外出中に使用する分のインスリン製剤と注射に用いる物品を持っていくと良いでしょう。
追加インスリン療法は食前での注射が必要
追加インスリン療法は、基礎インスリンを補充する必要がなく、注射の回数は食事のタイミングのみで1日3回です。
基礎分泌は自分の膵臓から出るインスリンを用いるため、基礎インスリンを注射で補充する必要がありません。
注射で補うのは、主に追加インスリン分泌を補う超速効型または速効型インスリンの投与のみで済むのがメリットです。
追加分泌分を補充する目的で使用するインスリン製剤は、食事前の注射が必須ですが、誤って食後に注射すると薬が遅れて作用します。
追加インスリン療法では、適切なタイミングでの注射と食事摂取が大切です。
混合型インスリン療法による自己注射は1日1〜2回
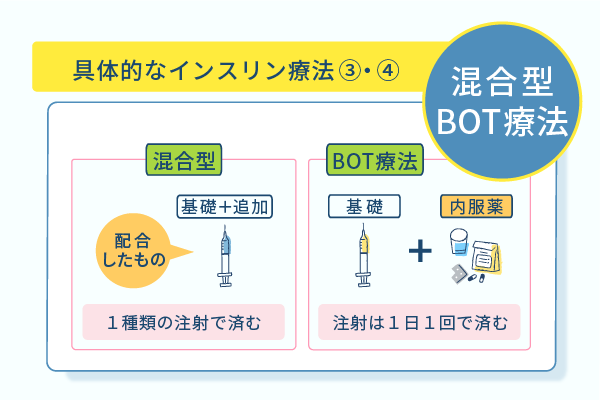

混合型インスリンを用いた注射は、基礎分泌と追加分泌の両方を補充できるインスリンを用いた治療法です。
治療には、基礎分泌を補う中間型インスリンと、追加分泌を補充する超速効型や速効型のインスリン製剤を配合したものを使用します。
配合の割合は5対5や3対7の製剤など豊富な種類が展開されており、治療する人の状態によって選択されるインスリン製剤が異なります。
混合型インスリン療法の利点は、1種類のみのインスリン製剤を使用する点です。
使用するインスリン製剤が2種類になると、薬の種類や投与のタイミングを間違える可能性が高まり、低血糖や高血糖を起こすリスクが増大します。
インスリンを取り違えるリスクがある高齢者などは、薬を間違えずに済むため、適切な治療法です。
BOT療法は1日1回のみの注射と薬の内服が必要
BOT療法で使用するインスリン製剤は持効型インスリンのみで、注射のタイミングは1日1回です。
インスリン注射を始めたばかりの人は注射を頻回にする必要がなく、持効型インスリンは長く緩やかに効果が持続する点で、低血糖を起こすリスクも軽減されます。
しかし、この治療法を行うには、膵臓の機能がある程度維持されている人が対象です。
インスリンの追加分泌は内服に頼る程度にインスリンを分泌できなければ、効果的に食後高血糖の予防はできません。
そのため、膵臓の機能が極端に低下している人はBOT療法ではなく、ほかの治療法を選択肢に入れなければならない場合があります。
近年導入され始めた新しい治療法でもあるため、積極的に取り入れる医療機関もある一方、導入に対して慎重な医療機関もあります。
実際にBOT療法を実施するにしても、自己注射が必要である場合や、薬の飲み忘れに注意するなど自己管理が大切です。
インスリン療法をはじめとする糖尿病治療は自己管理が必須


糖尿病は、いかなる治療法をしている人でも自己管理が欠かせません。
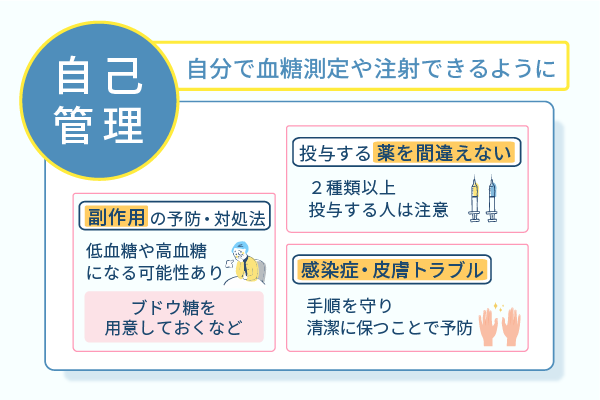

内服治療やインスリン療法を実施していると、低血糖や高血糖といった副作用症状が現れる可能性も出てきます。
副作用の予防はもちろん、万が一低血糖や高血糖の症状を自覚した際には早急に対処できるよう、日頃からの備えが大切です。
糖尿病治療を始めるにあたっては、低血糖や高血糖に陥った際の対処法をしっかり聞いておくだけでなく、ブドウ糖などを準備しておくと良いでしょう。
そしてインスリン製剤を使用した治療を行う場合は、低血糖以外にも様々なリスクが潜んでいる点を考慮に入れ、確実に注射を実施できるようにする必要があります。
複数のインスリン製剤を使用している人は薬の名前を確認する
インスリン製剤には豊富な種類があり、一つひとつの薬剤によって担う作用が異なります。
基礎分泌と追加分泌から構成されるインスリン分泌に対し、インスリン製剤は効果や持続時間などの違うものが5種類存在します。
2種類以上のインスリン製剤を用いて治療している人の場合、投与するインスリンを間違えないよう気をつけなければなりません。
インスリン製剤を取り違え、本来打つべきではないタイミングに注射すると、思わぬところで血糖値が極端に変化してしまうためです。
インスリン製剤には名前が似ているにもかかわらず、注射するタイミングが全く異なるものが多数あります。
本来使用したかったインスリン製剤ではないものを、誤って使ってしまったという間違いは誰にでも起こり得ます。
しかし注射薬を使用する際に薬の名前や注射のタイミングを確認しておくと、打ち間違いを防げるため、日頃から注射時に薬を確認する習慣をつけましょう。
インスリン注射は手を抜かずに正しく確実に行う

薬を用いて体内に取り込むには、その都度、注射をする必要があります。
インスリン製剤は、基本的に皮膚と筋肉の間にある皮下組織に注射するケースがほとんどです。
インスリンを投与する際には、一般的に皮下を選択して注射します。
皮下注射は静脈注射や筋肉注射よりも薬がゆっくりと吸収され、腹部や太腿など、広い範囲に注射できるため容易に打ち方を取得できるのがメリットです。
その一方で、しっかりと手順に沿って実施できないと感染症や皮膚トラブルの原因となります。
インスリン注射が日課になってくると、打ち方に慣れてしまい、手順を飛ばしたり確認を怠ったりする場合があります。
自己注射の慣れに由来するトラブルを防ぐためにも、一つひとつの手順を確実に確認しながら実施するのが大切です。
加えて注射部位を決めるときは、皮膚トラブルを予防する目的でいくつかの工夫が必要となります。
たとえば、毎回注射する部位を変えたり、注射した場所をカレンダーに記入したりするなどです。
さらに感染症を予防するために、注射針や消毒に用いた物品は毎回取り替え、注射した皮膚の場所に変化がないかしっかりと観察しておきましょう。
糖尿病と向き合い進行を防ぐためには治療の継続が大切
糖尿病の治療は、病気の進行や合併症を予防する観点からも重要です。
どの治療を行うにしても、日常生活では食事制限が必要であったり決まった時間に薬を飲まなければならなかったり、色々と制限されたように感じる人もいるでしょう。
特に2型糖尿病の治療では、疲弊した膵臓を休ませて可能な限り機能を温存する必要があります。
どのような治療を実施するのか、薬を使用するにあたって気を付ける副作用など、病気の知識以外の情報にも耳を傾けるのも大切です。
健康な人の生活が羨ましく思ったり、治療を辞めたいと感じたりして、気持ちが沈んでしまうときがやってくる状況もあり得ます。
そういった際は、糖尿病の患者会や医療機関で開催される糖尿病教室など、さまざまな場所で悩みを共有する方法も効果的です。
自分に見合った方法で、気長に治療を継続しながら自分なりの方法で病気と向き合ってみてください。



近年、ポリフェノールが糖尿病や血糖値へ作用することがわかっています。こちらの記事にまとめていますので、ぜひ参考にしてください。
⇒ポリフェノールは血糖値の改善に効果的






