
糖尿病の治療というと「インスリン注射をしなければいけないのだろうか?」と真っ先に連想される方も多いかもしれませんが、内服薬による治療もあります。内服薬による治療をうまく行うことによって良好な血糖値のコントロールが維持できている方も多くいらっしゃいます。
また、適切な内服薬治療より運動療法・食事療法の効果をより高める場合もあります。
現在のお薬が合っていないのではと不安な気持ちをお持ちの方、内服薬について詳しく知りたい方は是非お気軽にご相談ください。
糖尿病治療の大原則は食事療法と運動療法ではありますが、それだけではなかなか良好な血糖コントロールが得られない場合、飲み薬や注射薬による治療が必要となります。
現在、糖尿病治療で用いる内服薬(経口血糖降下薬)は多くの種類があります。病態やインスリン分泌の程度によって経口血糖降下薬を1種類、あるいは数種類併用することにより、多くの場合良好な血糖コントロールが得られます。また、必要に応じて注射薬を併用することもあります。
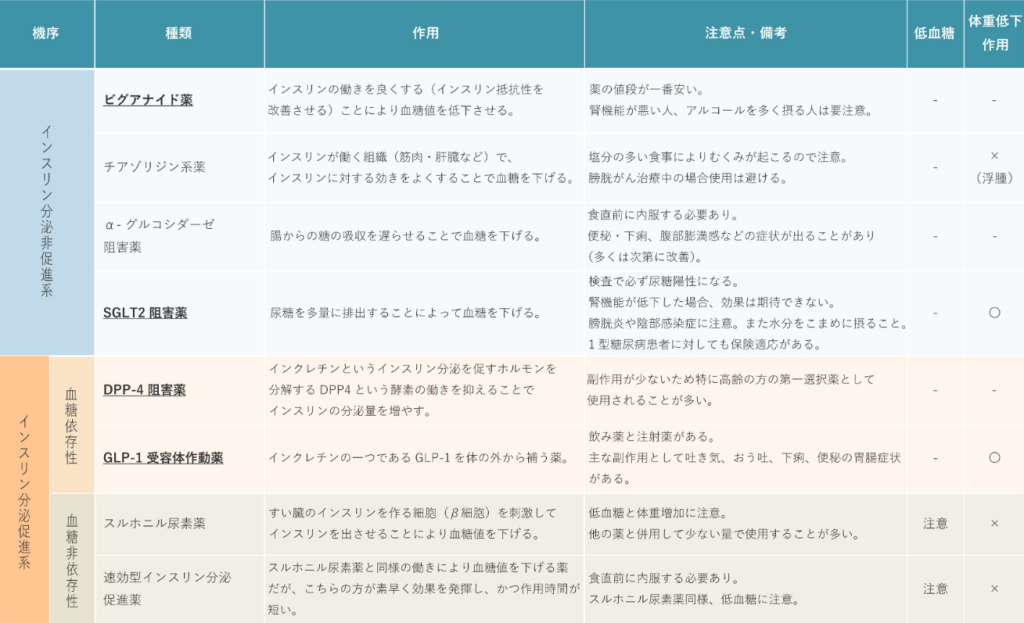
経口血糖降下薬の種類と特徴を以下の表にお示しいたします。
詳細を知りたい方はさらにその下の解説文もご参照ください。
※用語の解説
インスリン分泌非促進系:インスリンの分泌量には影響を与えることなく血糖値を下げる
インスリン分泌促進系:インスリンの分泌を促すことによって血糖値を下げる
血糖依存性:血糖値が高いときに強く効果を発揮する
血糖非依存性:血糖値に関係なく効果を発揮する
インスリン分泌非促進系薬
ビグアナイド薬
主として肝臓から血液中へ放出されるブドウ糖の量を少なくして(グリコーゲンからグルコース(ブドウ糖)になるのを抑制して)、血糖値(グルコース値)が上昇するのを防ぎます。また、インスリンの働きを良くする作用もあり、特に肥満の人に向いています。
この薬は単独では低血糖を起こす危険はありません。
副作用はほとんどありませんが、たまにお腹が緩めになったり吐き気などの消化器症状が出る方がいます。非常にまれではありますが乳酸アシドーシスという意識障害を伴う副作用を起こす危険性があり、特に腎臓や肝臓の働きが悪い人、心不全の人、アルコールを多く飲む人は注意が必要です。
筋肉や肝臓などのインスリンが働く組織で、インスリンに対する効きをよくすることにより血糖値を下げます。インスリンの分泌量には影響しません。このため、単独で服用している場合には低血糖を起こす危険はほとんどありませんが、スルホニル尿素薬・速効型インスリン分泌促進薬・インスリン注射と併用すると低血糖が起こることがあります。主な副作用はむくみ、貧血、息切れで、ときに肝機能障害を起こす場合もあります。塩分摂取量の多い方はむくみにより著明な体重の増加を起こす事がありますので特に注意が必要です。
また、膀胱がん治療中の方・過去に膀胱がんの治療を行っていた事のある方はこの薬は避けた方が良いものになっています。
腸内で食物中の炭水化物(多糖)をブドウ糖(単糖)に分解する酵素(α-グルコシダーゼ)の働きを抑えることにより、腸でのブドウ糖の吸収をゆっくりにして食後の急激な血糖値の上昇が抑える薬です。それゆえこの薬は食直前に内服する必要があります。
単独では低血糖を起こすことはまれです。
腸に作用する薬であるため、副作用としておなかの膨らんだ感じ、下痢やおならが多くなるなどの症状を認めますが、多くの場合は服用を続けているうちに少なくなります。
日本では2014年から使われるようになった新しい薬です。
通常、血液中のブドウ糖は腎臓を通過すると原尿(尿のもととなるもの)の中へ出ていきますが、再吸収され再び血糖として血液中に戻ります。
本薬はこの再吸収に関わっているSGLT2というタンパク質の働きを抑えることによってブドウ糖が血液中に戻れないようにします。するとブドウ糖が多量に尿中へ排泄させることになり、その結果血糖値が下がります。
余分な糖を尿中へ排泄するため体重の低下作用があり、肥満の人に向いている薬です。
ただし腎臓を通して効果を発揮する薬ですので、腎臓の機能が低下した方に対してはあまり効果が期待できません。
また尿道や膣の感染症、膀胱炎に注意が必要です。
摂った食事が胃から小腸に到達すると、インクレチン(GLP-1、GIP)というホルモンが小腸から分泌されます。このインクレチンはすい臓を刺激し、インスリンの分泌を促します。
インクレチンはDPP-4という酵素によってすぐに分解されてしまいますが、このDPP-4の働きを抑えることでインクレチンの作用を高めるのが本薬の特長です。
血糖が高いときだけインスリン分泌を促進させるのがこの薬の特長であり、本薬単独では低血糖はまれです。
日本では2009年から使われるようになった比較的新しい薬です。副作用がかなり少ないことから、特に高齢の2型糖尿病の方に第一選択薬として使用されることの多い薬の一つです。
最近では週に1回内服すればよい、作用時間の長い薬も発売されています。
インクレチンの一つであるGLP-1と同じ作用を示す薬です。DPP-4阻害薬と同じく血糖が高いときだけインスリン分泌を促進させるのがこの薬の特長です。
元々注射薬しかありませんでしたが、飲み薬も登場し、日本では2020年から使用できるようになりました。
GLP-1は食欲を抑える働きがあるため、体重の低下作用があり、肥満の人に向いている薬です。
しかしその反面、胃の動きを抑えることで食欲を抑えることから、吐き気やおう吐、下痢、便秘などの副作用が起こる場合があります。
インスリンを作る機能を持つすい臓のβ細胞を刺激してインスリンの分泌を増やし血糖を下げる飲み薬です。そのため、インスリンを作る能力が保たれている患者さんに有効です。
スルホニル尿素薬の副作用としては、血糖値に関係なくインスリン分泌を促すので低血糖をきたすリスクが高いことや、体重が増えやすくなることがあります。
歴史の長い薬で、以前は経口血糖降下薬にこれほどの種類がなかったため本薬を高用量で用いることもしばしばありました。しかし現在では低血糖のリスクを考慮し、他薬で血糖コントロールが不十分な時、併用薬として低用量で使う事がほとんどです。
スルホニル尿素薬と同様、すい臓のβ細胞を刺激してインスリンを出させるように働きます。スルホニル尿素薬との違いは、より素早く効果を発揮し、かつ作用時間が短いことです。そのため本薬は主に食後に上昇する血糖値を改善させることを目的に用いられます。それゆえこの薬は食直前に内服する必要があります。
副作用としてはスルホニル尿素薬と同じく血糖値に関係なくインスリン分泌を促すので低血糖のリスクが高いことが挙げられます。
当院では、糖尿病専門医が患者さんの病態に合わせて適切な治療を心掛けております。食事療法・運動療法はもちろんのこと、内服薬の適切な組み合わせなども提案させていただきます。
電話でご予約
LINEでお問い合わせ
WEBでご予約(24時間受付可能)
■ 当院は事前の予約なしで診察を受けることができます。
■ 保険診療のご予約は午前もしくは午後のご予約になります。
お時間を指定することはできません。
(また、ご案内はご来院順となりますので、予めご了承ください。)