インスリンは糖の吸収を促すホルモンであり、インスリン抵抗性があると血糖値が上昇するため、2型糖尿病が発症する可能性が高くなります。
インスリン抵抗性の主な要因となるのは、遺伝や肥満、運動不足などです。
今回は、インスリン抵抗性が引き起こされる原因や改善方法について詳しく解説します。
- インスリン抵抗性が引き起こされる原因
- インスリン抵抗性が招く病気
- インスリン抵抗性の改善方法
生活習慣の具体的な改善方法についても詳しく解説しているため、ぜひ参考にしてください。
インスリン抵抗性は遺伝性に加えてさまざまな生活習慣が深く関係している

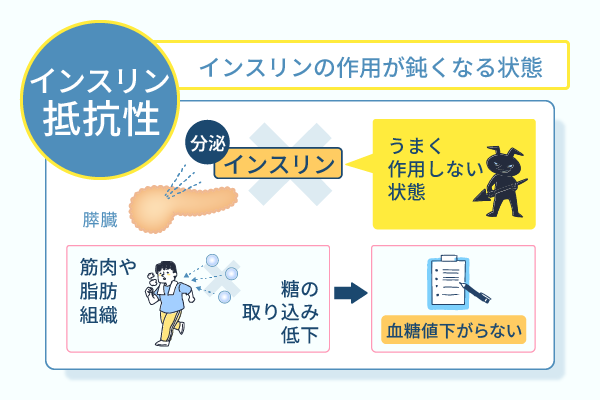
インスリン抵抗性があると筋肉や脂肪組織での糖の取り込みが低下し、肝臓では糖新生が抑えられなくなります。
糖新生とは、乳酸やアミノ酸など糖質以外の物質を原料に、ブドウ糖を作り出すことです。
その結果、血糖値はなかなか下がらず、正常に戻すためにより多くのインスリンが必要となってしまいます。
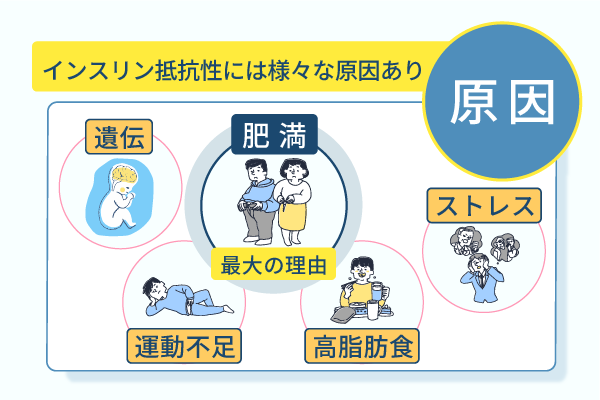
インスリン抵抗性の主な原因は、以下のとおりです。
- 遺伝
- 肥満
- 運動不足
- 高脂肪食
- ストレス
遺伝
インスリン作用経路遺伝子や、脂肪細胞関連遺伝子などに遺伝子異常が存在する場合に、インスリン抵抗性が生じるといった研究報告があります。
インスリン抵抗性に対して、膵臓のβ細胞からのインスリン過剰分泌で代償できなくなると、インスリン非依存型糖尿病である2型糖尿病が発症すると考えられています。
肥満
インスリン抵抗性の最大の原因は、肥満です。
肥満により内臓脂肪が増えると、増大した脂肪細胞からアディポサイトカインなどのインスリン抵抗性を引き起こす物質がたくさん産生されます。
アディポサイトカインは動脈硬化を促進させてインスリン抵抗性を促進する悪玉と、動脈硬化を予防してインスリン抵抗性を改善する善玉に分けられます。
主な悪玉アディポサイトカインと善玉アディポサイトカインは、以下の通りです。
| 悪玉アディポサイトカイン | 善玉アディポサイトカイン |
|---|---|
| ・TNF-α ・PAl-1 | ・アディポネクチン ・レプチン |
脂肪細胞は、悪玉アディポサイトカインも善玉アディポサイトカインも両方産生します。
善玉アディポサイトカインが悪玉アディポサイトカインよりもたくさん分泌されていると、糖尿病や動脈硬化は発症しません。
しかし産生バランスが崩れ、悪玉アディポサイトカインの分泌が多くなると、インスリン抵抗性が亢進されて糖尿病や動脈硬化が引き起こされます。
悪玉アディポサイトカインの産生は、特に内臓脂肪が蓄積すると増大します。
運動不足

筋肉の役割は、ブドウ糖の取り込みとグリコーゲンとしての貯蔵による血糖値のコントロールです。
運動不足によって筋肉量が減少すると、ブドウ糖の取り込み能力が低下し、インスリン抵抗性が引き起こされます。
体力や基礎代謝が低下すると引き起こされるのは、日常の活動量や消費エネルギーの減少です。
その結果、血糖値は上昇し、インスリン抵抗性がより促進されます。
高脂肪食
高脂肪食は肥満のリスクを高めるだけでなく、高脂肪食に含まれるパルチミン酸が細胞脂質代謝の変動を引き起こし、インスリン作用が阻害されるといった研究結果があります。
パルチミン酸とは、動物性および植物性の油脂に含まれている飽和脂肪酸の一種のことで、ラードやバターなどに多く含まれています。
ストレス
ストレスがインスリン抵抗性に影響を与える原因を、以下にまとめました。
- コルチゾールの分泌増加:ストレス反応により、副腎からストレスホルモンであるコルチゾールが分泌される。コルチゾールは血糖値を上昇させるため、慢性的に持続するとインスリン感受性が低下し、インスリン抵抗性が亢進される
- 交感神経の活性化:ストレスは交感神経を活性化させ、アドレナリンの分泌を促進する。その結果、血糖値が上昇し、インスリン抵抗性が増加する。
- 炎症の促進:慢性的なストレスは体内の炎症反応を引き起こし、炎症性サイトカインの分泌を促進し、インスリン抵抗性を亢進させる。
- 日常生活行動の影響:ストレスは食生活などの日常生活行動に悪影響を与える可能性が高い。暴飲暴食や運動不足などに繋がり、インスリン抵抗性が促進する。
インスリン抵抗性によりインスリンが効かない状態になると、血糖値だけでなく血圧や血中脂質にも異常が生じ、さまざまな生活習慣病が引き起こされます。

ストレスと血糖値の関係について詳しく知りたい方は、こちらの記事も参考にしてください。
⇒ストレスが血糖値を上げる原因を解説
インスリン抵抗性は糖尿病だけでなくさまざまな生活習慣病の発症が促される
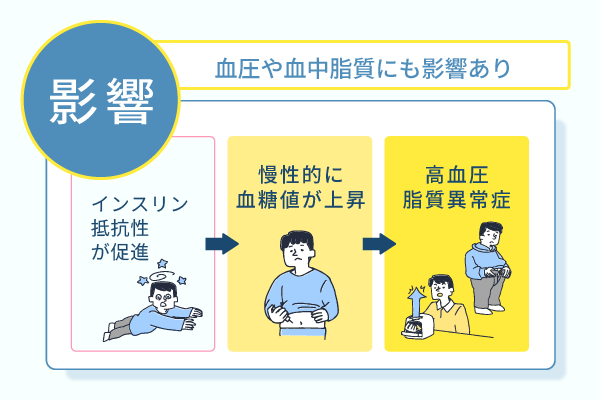

インスリン抵抗性の状態が長期間持続すると、血糖値が慢性的に上昇するだけではなく、血圧や血中脂質のコントロールにも異常が生じます。
その結果、糖尿病や高血圧、脂質異常症などさまざまな生活習慣病の発症が促されます。
高血圧や脂質異常症は、動脈硬化の主な要因です。
動脈硬化とは動脈の内壁に脂質などが蓄積し、血管が硬く、狭くなる状態のことをいいます。
動脈硬化によって血流が悪化し、血液や酸素の供給が不足したり、血管が詰まったりします。
動脈硬化が原因で発症する病気を、以下にまとめました。
- 虚血性心疾患
- 大動脈弁狭窄症
- 脳卒中
- 血管性認知症
- うつ病
- 閉塞性動脈硬化症
- 大動脈瘤、大動脈解離
血管の破裂や詰まった位置が心臓であれば心臓病、脳であれば脳梗塞や脳出血などの脳卒中を発症させます。
脳卒中などの脳血管疾患は、血管性認知症へと移行していきます。
このように、インスリン抵抗性はさまざま病気の根本的な原因となり得るため、予防や改善には生活習慣の見直しが不可欠です。
インスリン抵抗性の予防や改善には生活習慣の見直しが不可欠


インスリン抵抗性は遺伝的要素も関連していますが、最も大きな要因は肥満であり、とくに内臓脂肪の蓄積が影響します。


一般的に、エネルギーの摂取量が消費量を上回ると体重が増加し、脂肪組織が増えると肥満になります。
肥満の程度はBMIを用いて判定され、25以上とされています。
BMIとは、個人の体重と身長を基にして体格を評価する指数のことです。
BMIの計算式は、以下のように求められます。
BMI=体重(kg)÷〔身長(m)×身長(m)〕
BMIによる、肥満度分類は以下の通りです。
| BMI | 分類 |
|---|---|
| <18.5 | 低体重(やせ) |
| 18.5≦〜<25 | 標準体重 |
| 25≦〜<30 | 肥満1度 |
| 30≦〜<35 | 肥満2度 |
| 35≦〜<40 | 肥満3度 |
| 40≦ | 肥満4度 |
BMIが25以上になるとインスリン抵抗性が生じ、とくに30以上になると、心疾患や脳血管疾患の発症リスクが高まります。
体重管理をする場合、現時点でBMIが30以上の人はまずは30以下、BMIが25以上30未満の人は25以下となるように目標を定めます。
身体に蓄えられた脂肪の総称を、体脂肪といいます。
男女別の体脂肪率の適正値を、以下にまとめました。
男性
| 体脂肪 | 目安 |
|---|---|
| 〜14.9% | やせ |
| 15〜19.9% | 適正 |
| 20〜24.9% | 軽い肥満 |
| 25%〜 | 肥満 |
女性
| 体脂肪 | 目安 |
|---|---|
| 〜19.9% | やせ |
| 20〜24.9% | 適正 |
| 25〜29.9% | 軽い肥満 |
| 30%〜 | 肥満 |
体脂肪のほとんどは、中性脂肪です。
中性脂肪は、エネルギーが消費されずに余ると肝臓で合成され、血液中を流れて脂肪細胞に蓄えられます。
中性脂肪は、蓄えられる場所によって、内臓脂肪と皮下脂肪に分けられます。
内臓脂肪とは、腹腔内の肝臓や腸などの臓器の周囲に蓄積する脂肪のことです。
皮下脂肪は、皮下組織に蓄積する脂肪をいいます。
内臓脂肪は単なる脂肪の蓄積ではなく、代謝に影響を及ぼす多くの因子を分泌します。
その結果引き起こされるのが、代謝異常であるインスリン抵抗性や脂質異常症、高血圧などです。
肥満や内臓脂肪の蓄積を予防、改善するために重要な生活習慣を、分野ごとに以下にまとめました。
食生活


肥満はエネルギーの摂取量が消費量を上回るために、引き起こされます。
そのため、まずは食事によるエネルギーの摂取量が適正なのかを見直す必要があります。
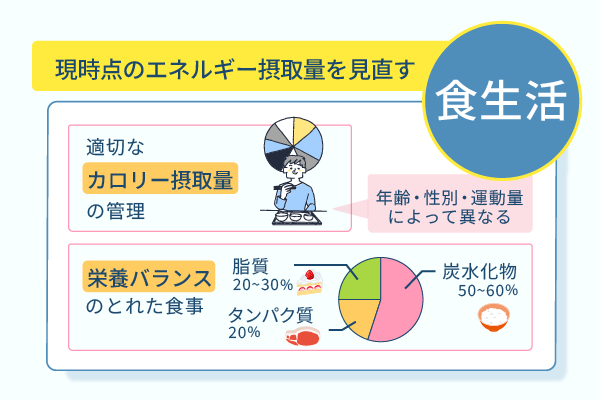

食生活の改善ポイントは、以下の通りです。
| 摂取カロリー量を適正に管理する | 過剰なカロリー摂取を避け、消費カロリーと摂取カロリーのバランスを保つ |
|---|---|
| 栄養バランスのとれた食事をする | 炭水化物やたんぱく質、脂質をバランスよく摂取する野菜や果物、魚や鶏肉、大豆製品などから良質なたんぱく質を摂取する |
| 脂肪の質を意識する | バターやラードに含まれる飽和脂肪酸や加工食品に多く含まれるトランス脂肪酸の摂取を控えるオリーブオイル、ナッツ、アボカドに含まれる不飽和脂肪酸を適度に摂取する |
| 糖分の摂取量に注意する | 甘い飲み物やお菓子、加工食品に含まれる添加糖の摂取を控える |
適正なカロリー摂取量は、年齢や性別、運動量などによって異なります。
1日に必要な推定エネルギー必要量の計算式は、以下のとおりです。
1日に必要な推定エネルギー必要量 = 標準体重kg×活動量kcal
厚生労働省は、標準体重はもっとも疾病の少ないBMI22.0を基準としたもので、以下のように求めるとしています。
標準体重kg=身長m×身長m×22
標準体重よりも体重が軽い場合は、今の体重を当てはめて計算してください。
決められたエネルギー量の範囲内で、炭水化物やタンパク質、脂質などの栄養素を過不足なく摂取するようにしましょう。
決められた1日のエネルギー量のうち、栄養素の割合は以下になるよう意識してください。
- 炭水化物:50〜60%
- タンパク質:20%
- 脂質:20〜30%
それぞれの食品がどのような栄養素を含んでいるのかは、食品交換表を利用すると分かります。
食品交換表とは、炭水化物やタンパク質、脂質などの栄養素を含んだ食品を以下のように6つに分類した表のことです。
| 表 | 食品分類 | 主な栄養素 | 体への働き | 特徴 |
|---|---|---|---|---|
| 表1 | 穀類、いも類、豆類(大豆とその製品を除く) | 炭水化物:糖質 | 体温や働く力ののもとになる | 唯一、脳に使用されるエネルギー |
| 表2 | 果物 | ビタミン 炭水化物:果糖 | 体温や働く力のもとになる | 食後すぐに血糖値に反映 |
| 表3 | 魚介類、肉類、卵、チーズ | タンパク質 | 血や肉、骨になる | 過剰は腎機能や尿酸値が上昇、不足は貧血になる |
| 表4 | 牛乳、乳製品 | カルシウム、タンパク質 | 骨になる | カルシウムが豊富 |
| 表5 | 油脂、多脂性食品 | 脂質 | 体温や働く力のもとになる | 少量で高エネルギー |
| 表6 | 野菜、キノコ、海藻 | ビタミン、ミネラル | 病気の予防、体の調子を良くする | 血糖値の上昇を抑制する |
食品が含むエネルギー量80kcalを1単位とし、表の同じ分類からなら、どの食品を摂取してもよいとなっています。
主な食品の1単位であるエネルギー量80kcalの重量を、以下にまとめました。
| 表 | エネルギー80kcalを含む食品の重量:1単位 |
|---|---|
| 表1 | ごはん50g、食パン½枚30g、ゆでうどん80g、ゆでそば60g、ゆで中華麺50g、コーンフレーク20g、じゃがいも110g、さつまいも60g |
| 表2 | いちご250g、りんご½個150g、みかん200g、バナナ100g、ぶどう150g、すいか200g |
| 表3 | 鶏卵50g、木綿豆腐100g、さば40g、鮭切身60g、納豆40g、鶏もも皮なし60g、鶏ささみ80g、豚肉もも60g、牛肉もも40g、ロースハム40g、車海老80g、 |
| 表4 | 無糖ヨーグルト120g、牛乳120g、スキムミルク20g |
| 表5 | バター10g、植物油10g、ドレッシング20g、ピーナッツ15g、アボカド40g、マヨネーズ10g、ベーコン20g |
| 表6 | 緑黄色野菜と淡色野菜の組み合わせ300g、海藻、キノコ類、こんにゃくなど制限 |
- 表1炭水化物:10単位
- 表2ビタミン、炭水化物:1単位
- 表3タンパク質:4.5単位
- 表4牛乳、乳製品:1.5単位
- 表5油脂:1単位
- 表6ビタミン、ミネラル:1.2単位
- 調味料類:0.8単位
肥満や内臓脂肪の蓄積を予防、改善するための食生活で重要なのは、栄養バランスのとれた適切な量の食事の継続です。
無理な食事制限は継続が難しく、エネルギー不足になったり、筋肉が減少したりなど逆に体に悪影響を与えます。



近年の研究でポリフェノールの一種には内臓脂肪を減らす効果があることがわかっています。
詳しくはこちらの記事をご確認ください。
⇒内臓脂肪を減らして糖尿病からの脱出を手助けする
運動


肥満や内臓脂肪の蓄積を予防、改善するには食生活の見直しと併用して、運動も行いましょう。
運動によって使われた筋肉は、糖や分解された脂肪酸の利用を促進させ、インスリン感受性の増加や脂質代謝の改善などが得られます。
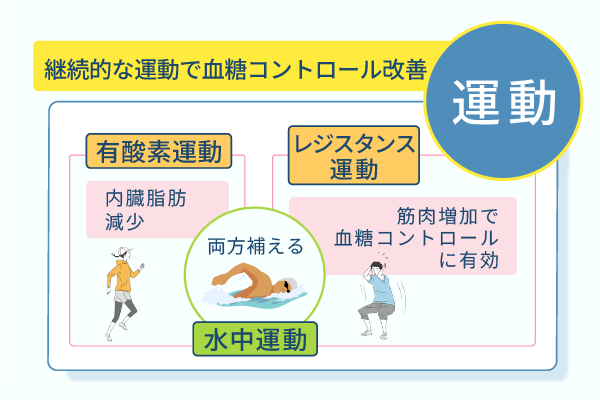

とくに有酸素運動を行うと、内臓の脂肪細胞が小さくなり、脂肪組織から産生されるインスリンの働きを妨害する物質の分泌も減少します。
スクワットや腕立て伏せなどの筋肉に抵抗をかける動作を繰り返し行うレジスタンス運動は、筋量の増加が糖の処理能力をさらに改善させるため、血糖コントロールに有効です。
具体的な運動種目を、有酸素運動とレジスタンス運動に分けてまとめました。
- 有酸素運動:ウォーキング、ジョギング、水泳などのできるだけ大きな筋を使用する運動
- レジスタンス運動:腹筋、ダンベル、腕立て伏せ、スクワットなどのおもりや抵抗負荷に対して動作を行う運動
水中運動は、有酸素運動およびレジスタンス運動の両方が行える運動種目であり、とくに有効です。
また膝への負担が少なく、肥満の人には安全かつ効果的といえます。
高齢者の場合は、バランス能力を向上させるバランス運動も有用といわれています。
具体的なバランス運動は、以下の通りです。
- 片足立位保持
- ステップ練習
- 体幹バランス運動
自分の身体機能や年齢に応じて、無理なく続けられる運動を取り入れましょう。
運動の強度は、有酸素運動では中等度の強度が推奨されています。
中等度の強度とは、運動時の心拍が以下の状態です。
- 50歳未満:100~120拍/分
- 50歳以降:100拍/分以内
心拍数を指標にできない場合は自覚的運動強度とし、ややきつい状態、または楽である状態を目安にしてください。
運動をする時間は、糖質と脂肪酸を効率よく代謝するために20分以上の持続が望ましいです。
有酸素運動では、中等度の運動強度で週に150分かそれ以上、週3回以上の実施が推奨されています。
歩行運動の場合は1回につき15~30分間、1日2回、1日の運動量として約10,000歩が適当です。
レジスタンス運動では、連続しない日程で週に2~3回の実施が勧められています。
食事と同じく、無理な運動は身体に負担がかかり、継続できません。
また日常生活でエレベーターの代わりに階段を使ったり、家事などを積極的に行ったりするのも良いでしょう。
睡眠


睡眠も、肥満や内臓脂肪の蓄積に大きな影響を与える重要な要素です。
睡眠が肥満や内臓脂肪の蓄積に関係している原因を、以下にまとめました。
- 食欲の増加:睡眠不足は、食欲を調整するホルモンバランスが乱れ、食欲が増加する。
- エネルギー消費量の低下:睡眠不足は基礎代謝率の低下や、運動量の減少を引き起こすためにエネルギー消費が減り、体重増加のリスクが高まる。
- ストレスホルモンの分泌:睡眠不足は、ストレスホルモンであるコルチゾールの分泌を増加させ、内臓脂肪の蓄積を促進する。
質の良い睡眠の確保は、体重や健康管理に不可欠といえます。
質の良い睡眠を確保するための主な方法は、以下の通りです。
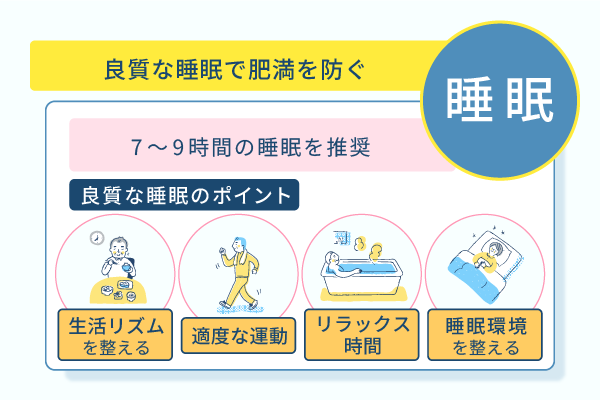

- 規則正しい生活リズム:毎日同じ時間に寝たり起きたりする習慣をつけ、体内時計を整える
- 適度な運動:運動は睡眠の質を向上させ、ストレスを軽減する
- 寝る前にリラックスできる時間を設ける:就寝前に読書やストレッチ、深呼吸などのリラックスできる活動を取り入れる
- 睡眠環境の改善:暗く静かな環境、適切な温度と快適な寝具を用意する
成人の場合、7〜9時間の睡眠が推奨されています。
規則正しい睡眠パターンを維持し、ホルモンバランスを整え、肥満や内臓脂肪の蓄積を予防しましょう。
ストレス


その結果、肥満や内臓脂肪の蓄積を引き起こす可能性が高くなります。
ストレスの管理方法のポイントを、以下にまとめました。
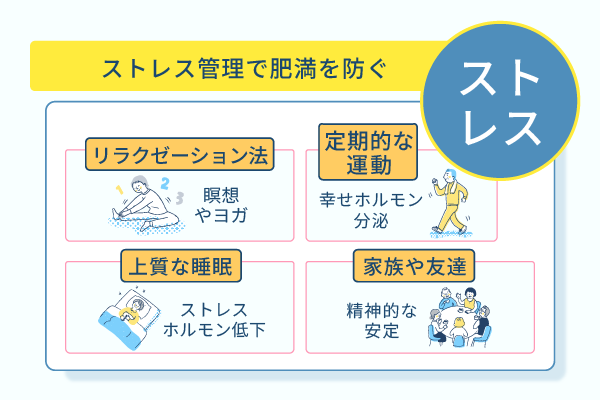

- リラクゼーション法の活用:瞑想や深呼吸、ヨガなどのリラクゼーション法はストレスを軽減し、コルチゾールの分泌を低下させる
- 定期的な運動:運動はストレスホルモンの分泌を低下させ、幸福感をもたらすホルモンの分泌を促進させる
- バランスのとれた食事:栄養バランスのとれた食事は血糖値の乱降下を予防し、気分を安定させる
- 睡眠の質を向上:質の良い、十分な睡眠を確保すると、ストレスホルモンであるコルチゾールの分泌を低下させる
- 信頼できる家族や友人との時間をつくる:家族や友人とのコミュニケーションやサポートはストレスを軽減し、精神的な安定をもたらす助けになる
ストレスを上手に管理し、肥満や内臓脂肪の蓄積を防ぎましょう。
生活習慣を見直し肥満や内臓脂肪の蓄積を防ぎインスリン抵抗性を予防しよう
インスリン抵抗性が引き起こされると、身体にはさまざまな悪影響が生じ、2型糖尿病を始めとした生活習慣病の発症が促されます。
インスリン抵抗性の主な原因は、肥満や内臓脂肪の蓄積です。
肥満や内臓脂肪の蓄積を予防、改善するためには、生活習慣を見直さなければいけません。
生活習慣の見直しは個人だけの力では難しく、なかなか継続できません。
適切な生活習慣を継続するためには、かかりつけの医師や看護師などの医療機関の専門的なサポートを受けながら自分に合った方法を見つけ、無理のない範囲から始めましょう。






